陽子とは
陽子線治療は、「陽子」を加速させたものを体の外から病変に当てて治療する放射線治療です。
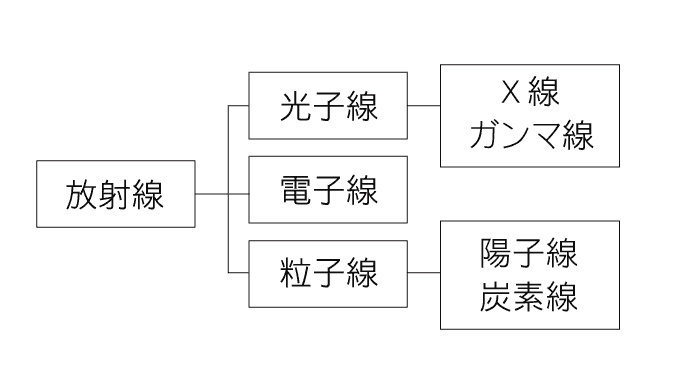
「陽子」は水素の原子核(水素原子から電子を一つ取り去ったもの)で、この陽子を束にして加速したものが陽子線です。放射線治療に用いられる放射線には陽子線のほかにX線、電子線、ガンマ線、炭素線などがあります。陽子線と炭素線による治療を合わせて「粒子線治療」と呼ぶこともあります。
陽子線の特徴
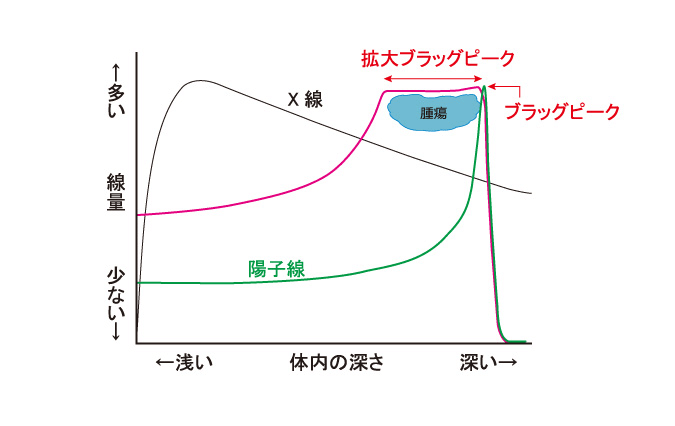
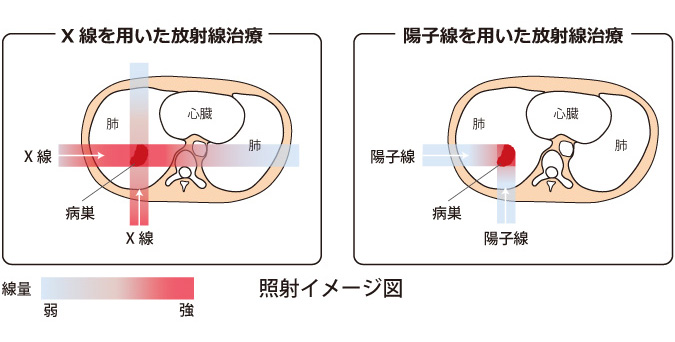
現在一般的に放射線治療に用いられているX線は、体の表面からある一定の深さでエネルギーが最大になる性質があります。その後X線は緩やかに減っていきますが、この性質ゆえに、病変の後ろ側にある正常組織にも、一定量の放射線があたることになります。 これに対して陽子線には、到達深度の終わり近くでエネルギーの大半を放出する「ブラッグピーク」という物理学的特徴があります。陽子線は病変の近くでエネルギーの大半を放出してしまうので、病変の後ろには陽子線があたりません。これが陽子線の大きな特徴です。
陽子線による治療の特徴
放射線治療は、病変部位と正常組織にあたる放射線の量を適切にコントロールし、同時に副作用を低減することを目指して発展してきました。
陽子線治療は、前述した陽子線の特徴である、病変部で止まるという優れた性質を利用することで病変部位に限局した放射線治療が可能となり、病変の制御率向上と副作用の低減の両立が期待される理想的な放射線治療です。
散乱体法による陽子線治療
治療室に運ばれた陽子は直径が小さく、そのままでは患者さんの治療に用いることができません。従来の陽子線治療では、磁石の力を用いてビームを広げ、さらに重金属からなる散乱体を通過させることにより均一に広げます。さらにレンジシフター、コリメーターといった様々な器具を用いることによって病変の形状や大きさ、体の表面からの深さに合わせてビームの成形を行います。これを散乱体法といいます。
スポットスキャニング法による陽子線治療
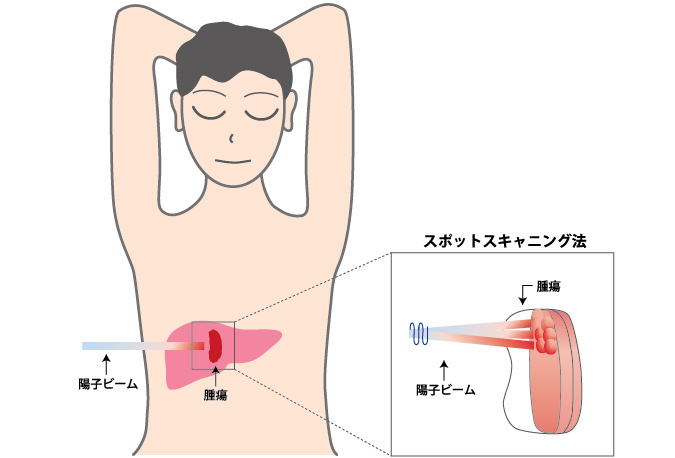
当センターの陽子線治療は、スポットスキャニング法という方法を用いています。このスポットスキャニング法は、腫瘍を照射する陽子ビームを細いまま移動させて次々とピンポイントに照射していく技術です。複雑な形状をした腫瘍でも、その形状に合わせて高い精度で陽子ビームを照射できるので、正常部位への影響を最小限に抑えることが可能です。この方法は、ビームの生成過程で失われるエネルギーが少なく、ビームの利用効率が良いという特長があります。またスポットスキャニング法では、治療の際に使用する器具が必要ないため、放射線廃棄物の低減になり、また散乱体法で懸念されている二次発がんの減少が期待されます。今後、陽子線治療の主流になると言われています。
スポットスキャニング照射法のしくみ
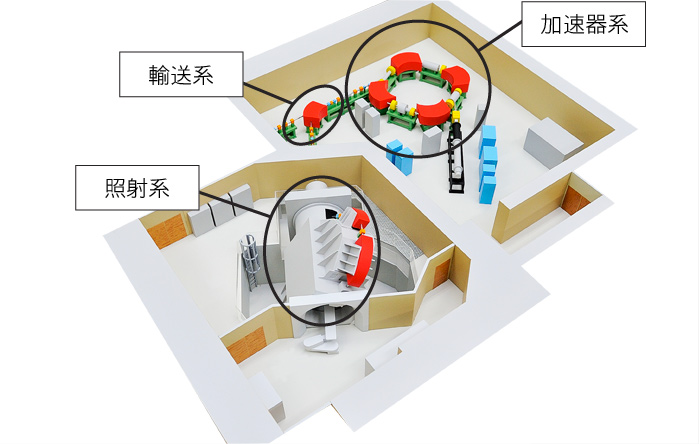
陽子線治療装置のしくみ
陽子線治療に必要な装置は、大きく分けると陽子を加速する加速器系と、加速された陽子線を治療室まで運ぶ輸送系、陽子線を患者さんに照射する照射系および陽子の加速度や照射量を制御する制御系に分けられます。
加速器内の陽子は、電磁石の力を用いて光速の60~80%程度まで加速されます。加速器で加速された陽子は輸送系を経て患者さんの回りを360度回転可能なガントリーに運ばれ、病変の位置に応じて最適な方向から陽子線が照射されます。
よりコンパクトになった陽子線治療施設
陽子線治療では陽子を加速、輸送し病変の形状に合わせるために大がかりな設備や様々な器具が必要とされ、従来のX線治療と比較して高額の設置費用が必要となり、普及の課題となっていました。
当センターの陽子線治療システムは、スポットスキャニング法に特化することで、ビームの利用効率を高めています。これにより加速器内で加速する陽子の量と加速するエネルギーを小さくすることが可能となり、従来周径23m程度必要であった加速器が18m程度まで、内径3.5mであった回転ガントリーも2.5mと小型化することに成功しています。このような装置の小型化により設置面積が減少し、陽子線治療施設を大学病院の敷地内で建設することが可能になり、がんの集学的治療が必要な患者さんのトータルケアをしながら、陽子線治療を活かすことができやすくなりました。
陽子線治療センター紹介動画
※医療者以外の登場人物はモデルです
当院の陽子線治療装置で治療できる病気
- 平成28年4月より小児がんに対する陽子線治療が保険適用となり、平成30年4月から、頭頸部腫瘍・前立腺癌・骨軟部腫瘍が適用に加わりました。令和4年4月からさらに手術不能限局性膵癌、肝細胞癌、肝内胆管癌、大腸癌術後再発も保険適用となりました。令和6年6月から手術不能早期肺癌も保険適用となりました。
- 上記以外の疾患に対しても先進医療として陽子線治療を行っており、特に動体追跡照射技術を用いることで呼吸や腸の動きにより体内での移動が大きい病変への治療を得意としています。陽子線治療の適用となる代表的な病態については下記をご覧下さい。
- 陽子線治療を先進医療として行う場合に適用となる疾患について平成28年2月25日に日本放射線腫瘍学会から見解が示され、当院ではそれを遵守しております。ただし、適応症とされるものでも、病状により治療対象とならない場合があります。詳細は以下のリンク先の文書をご覧下さい。
日本放射線腫瘍学会 粒子線治療について「先進医療Aとして実施する粒子線治療(陽子線治療,重粒子線治療)の疾患別統一治療方針」
「粒子線治療(陽子線治療,重粒子線治療)の保険適応となる疾患」
小児がんに対する陽子線治療は成長障害や二次発がん等の晩期有害事象リスク軽減のメリットが大きいと考えられております。当院は平成25年2月に北海道ブロックの小児がん拠点病院に指定され、平成26年3月の陽子線治療センター開所以来、小児がんの陽子線治療には重点的に取り組んでまいりました。小児がん(脳腫瘍、横紋筋肉腫、神経芽腫、ユーイング肉腫、網膜芽細胞腫、ウィルムス腫瘍、粘表皮癌、腺様嚢胞癌、悪性リンパ腫等で限局性に限る)の陽子線治療の適用は全例、小児科、脳神経外科、放射線治療科を中心とした関係各科によるキャンサーボードにて検討し判断しております。スポットスキャニング法による強度変調照射、大照射野サイズ(最大30×40cm)を活用した全脳全脊髄照射、安静保持が困難な場合は麻酔科管理による全身麻酔下での照射なども実施しております。
限局性および局所進行性の前立腺癌(転移を有するものを除く)に対して、根治的な治療として陽子線治療を行った場合に保険適用となります。当院では動体追跡照射技術を用いたスポットスキャニング法を用いており、必要に応じて強度変調陽子線治療(IMPT)技術を併用することで直腸や膀胱といった正常臓器の副作用を最小限にするよう努めています。
病理学的に診断され転移がなく、手術による根治的な治療法が困難な脊索腫、軟骨肉腫、骨肉腫や、その他の稀な骨軟部肉腫が対象となります。陽子線治療により、消化管や腎臓、中枢神経などの正常組織への影響を最小限にとどめつつ、腫瘍に高線量を投与することで局所制御率を高めることが期待できます。スポットスキャニング法による強度変調照射や、通常のX線を用いた放射線では治療が困難な、サイズの大きな腫瘍に対する照射も実施しております。
神経膠腫、神経膠芽腫、胚細胞腫瘍、髄膜腫、下垂体腫瘍、頭蓋咽頭腫、髄芽腫、上衣腫、非定型奇形腫様/ラブドイド腫瘍、原始神経外胚葉腫瘍、その他の稀な脳腫瘍に対してキャンサーボードで検討後に陽子線治療を行っております。
腺様嚢胞癌や粘膜悪性黒色腫など従来のX線では治療が難しかった腫瘍に加えて、上顎洞癌などの鼻副鼻腔癌、耳下腺癌などの唾液腺癌、外耳道癌や頭部血管肉腫などに対し、保険診療で陽子線治療が行われます。一方、 口腔・咽頭・喉頭の扁平上皮癌は保険適用外となっております。
中咽頭の扁平上皮癌、下咽頭の扁平上皮癌、喉頭の扁平上皮癌は、条件が合えば「局所進行頭頸部扁平上皮癌に対する強度変調陽子線治療による晩期有害事象低減効果に関する多施設共同臨床試験(先進医療B)」に登録の上、陽子線治療が実施されます。
上咽頭扁平上皮癌は、X線による放射線治療でリスク臓器の線量低減が保持できないとキャンサーボードで判断された症例に限り、先進医療Aの枠組みで陽子線治療が行われます。
2024年6月より「手術による根治的な治療法が困難な早期肺癌(I期~IIA期)」に対して保険診療で陽子線治療を行っています。また、「局所進行性非小細胞肺癌、気管・気管支癌」、「非切除または不完全切除後の胸腺腫、胸腺癌」、「縦隔原発悪性リンパ腫」、「3個以下の転移性肺腫瘍」に対して、先進医療Aで陽子線治療を実施しております。全例、関係各科によるキャンサーボードにて検討し、適用を判断しております。呼吸性移動が問題となる症例には、動体追跡照射技術を用いたスポットスキャンニング法にて治療しております。
「血行性転移のない局所進行食道癌」に対して、先進医療Aで陽子線治療を実施しております。全例、関係各科によるキャンサーボードにて検討し、適用を判断しております。
2022年4月1日より、「手術後に再発した局所大腸癌」に対する陽子線治療が保険適用となりました。全例、関係各科によるキャンサーボードにて検討し、適用を判断しております。
2022年4月より「遠隔転移のない手術による根治的な治療が不可能な局所進行膵癌」に対して保険適用で陽子線治療を行っております。全例関係各科によるキャンサーボードにて検討し判断しております。当院では全例で動体追跡照射技術を用いたスポットスキャニング法による照射を施行しております。
2022年4月より「遠隔転移のない手術による根治的な治療が不可能な肝内胆管癌」に対して保険適用で陽子線治療を行っております。全例関係各科によるキャンサーボードにて検討し判断しております。当院では全例で動体追跡照射技術を用いたスポットスキャニング法による照射を施行しております。
2022年4月より「遠隔転移のない手術による根治的な摘出が不可能な巨大肝細胞癌(サイズが4cm以上)」に対して保険適用で陽子線治療を行っております。全例関係各科によるキャンサーボードにて検討し判断しております。当院では全例で動体追跡照射技術を用いたスポットスキャニング法による照射を施行しております。
また、「切除不能の4cm未満の肝細胞癌」や「切除可能な肝細胞癌」の患者さんも条件を満たせば先進医療Aもしくは先進医療Bにて陽子線治療を行っております。
私たちは「分子追跡陽子線治療」の実現を目指して、日々研究開発を進め、段階的に装置の開発を実施していきます。現在スポットスキャニング法による陽子線治療技術および下記の「動体追跡照射技術」の融合が実現し、薬事(医療器具として使用するための許可を取ること)の承認を得て動体追跡陽子線治療が開始されています。さらに強度変調陽子線治療(IMPT)やコーンビームCT(CBCT)を用いた高精度陽子線治療も積極的に行っています。引き続き、「分子イメージングによる線量最適化」も加えた装置の実現に向けて研究開発を続けています。
がんをとらえる動体追跡照射技術(動体追跡放射線治療)
動体追跡照射技術は、1998年に文部省科学研究費の援助を受けて当院で開発された、動体追跡放射線治療装置を用いて体の中の「呼吸等で動くがん」に対して正確に放射線を当てる照射技術です。
放射線治療では、がん等の照射すべきターゲットに対して正確に放射線を当てる事が必要です。
現在広く行われている放射線治療では、画像(主にCT)で放射線を当てるターゲットを判別し、放射線を当てる向きや量の計算を行います。これを放射線治療計画といいます。
こうして作成された放射線治療計画を元に放射線治療を行う事になりますが、体内にあるターゲットはいつも同じ位置に存在するわけではなく、刻々と位置を変化させています。たとえば肺の下の方に位置するがんでは呼吸によって2cm近くも上下に移動する場合があることが明らかになっています。呼吸の他に心臓の拍動や腸の動き、膀胱の尿の溜まり具合など様々な要因によってターゲットの位置が変わる事が知られています。
従来の放射線治療ではこうした「呼吸等で動くがん」に対して放射線を当てる場合、放射線を当てる範囲を広くすることで、がんが動いても放射線が当たる様にする方法が取られてきました。この場合、がんの周りの正常組織に対しても広く放射線が当たってしまい、副作用を増加させるリスクがありました。これに対し、動体追跡放射線治療装置では体内に埋め込まれた金マーカーの位置をX線による透視装置を用いて1秒間に30回という高頻度で認識し、計画位置から数mm以内に金マーカーが位置するときにのみ放射線を照射することが出来ます。この技術を用いることで正常組織に対する照射を減らし、がんに対してピンポイントに放射線をかけることが可能となりました。
当院ではこの治療技術を肺や肝臓といった呼吸等によって大きく動くがんのX線治療に応用し、数多くの患者さんの治療を行っています。同治療は、2013年4月から、保険適用となっています。
動体追跡陽子線治療装置=動体追跡照射技術+スポットスキャニング陽子線治療装置
「動体追跡陽子線治療装置」は、動体追跡照射技術を用いてスポットスキャニング陽子線治療を行う治療装置です。
動体追跡照射技術によって、体内で動くがんに対して正確な放射線治療が可能となりました。しかしながらX線による動体追跡放射線治療では、X線のもつ物理学的性質による限界が存在しました。X線は体の表面からある一定の深さで最大のエネルギーとなりその後緩やかに減衰していくため、病変の手前も奥も一定量の放射線が当たってしまいます。病変が小さな場合は周囲の正常組織に当たってしまう放射線の影響はそれほど大きなものではありませんが、病変が大きくなってくると影響が大きくなってしまいます。このためX線による動体追跡放射線治療では、概ね4~5cm程度の大きさの病変までが治療の対象で、それ以上大きな病変の治療は困難でした。
一方陽子線は前述したように、病変部で止まる性質を持つため、病変の後ろに存在する正常組織にはほとんど放射線が当たることがありません。この動体追跡放射線治療技術とスポットスキャニング陽子線治療を組み合わせることで、大きな肺がんや肝がんなど体内で、呼吸によって動く大きながんに対して副作用の少ないより安全な治療の実現が期待されています。
また、動体追跡に用いるX線透視装置を、体のまわりを一回転させることで、コーンビームCTを撮像し、がんの周辺の部位を輪切りにした画像も作成します。これにより、金マーカーを刺入しない場合でも、動きの少ない部位に関して、治療計画用に撮影したCT画像と比較することで、正確な腫瘍位置の位置合わせが可能になると期待されています。
分子追跡陽子線治療=動体追跡陽子線治療+分子イメージングによる線量最適化
「分子追跡陽子線治療装置」は、上記の動体追跡陽子線治療を活用し、ポジトロンエミッショントモグラフィー(PET)などの分子イメージングによる線量最適化を融合することを目指して研究・開発中です。たとえば18F-MISOという分子は、低酸素状態の細胞に多く集まります。細胞は、酸素濃度が低いと、放射線治療に抵抗性であることがわかっています。この18F-MISOという物質を肺がんの患者さんにほんの少量注射し、呼吸同期したPET検査を使うことで、放射線治療に抵抗性の細胞の位置を、治療計画の時点であらかじめ捉えられるかもしれません。そうすると、放射線治療の線量を十分に照射するべき部位とそんなに必要ではない部位がわかります。これを、「分子イメージングによる線量最適化」と呼んでいます。
動体追跡陽子線治療装置と分子イメージングによる線量最適化を併用すれば、呼吸等で動いているがんでも、最適な線量を細胞毎に与えることができるはずで、そのような「夢の陽子線治療」を「分子追跡陽子線治療」と名付けて、研究開発しています。

