司法精神医療センター

北海道大学病院附属司法精神医療センターは北海道初の医療観察法指定入院医療機関として令和4年4月1日に北海道大学病院の分院として開設されました。心神喪失等の状態で重大な他害行為を行った対象者に対して、多職種チームによる医療を継続的に行うことで、病状を改善し、同様の行為の再発防止を図り、社会復帰を促進することを目的としています。さらに、指定入院医療機関で実践する精神医療を一般精神医療にも波及させ、精神医療全体を底上げすることも意図されています。指定入院医療機関を大学病院が運営することは全国初であり、司法精神医療を担う人材の育成や研究の推進という使命が課されています。
理念・基本方針・目標
「理 念」
良質な医療を提供すると共に、優れた医療人を育成し、先進的な医療の開発と提供を通じて社会に貢献します。
「基本方針」

※「みち」
- 道 :
- 北海道。対象者の歩んできた道、リカバリーへの道。
- 未知:
- 未知である相手との相互理解を目指す。未知なる領域(指定入院医療機関がなかった北海道の司法精神医療)を開拓していく。
- 倫 :
- 倫理。仲間という意味もある。
- 「拓く」
- 開拓。固い土をほぐす、今までなかったことを始めるという意味を持つ。
対象者の固く閉ざした心をほぐしていく。北海道初、大学病院初の指定入院医療機関を運営していく。
「目 標」
- 患者さんを大切にし、安心感を持ってもらえる病棟を目指します。
- 多職種チームで患者さんを深く理解し、治療共同体を通して信頼関係を築き、穏やかな生活を取り戻すための支援を行います。
- 被害者・家族・社会それぞれの視点を忘れずに医療観察法に基づく医療を実践します。
- 医療の透明性を保ち、地域精神医療・精神保健福祉と互いに高め合える連携を目指します。
- 大学病院の医療観察法病棟として質の高い医療を開発・実践し、司法精神医療を担う人材を育てます。

センター長よりご挨拶
北海道大学病院附属司法精神医療センターのホームページをご覧いただきありがとうございます。
当センターは北海道初の医療観察法指定入院医療機関として令和4年4月に開院いたしました。平成17年に医療観察法が施行されて以来、北海道に指定入院医療機関が存在しない状況が長らく続いており、この状況を解消することは北海道大学大学院医学研究院精神医学教室の小山司第6代教授の時代から令和6年3月に退官された久住一郎前教授に引き継がれた長年の悲願でした。紆余曲折はありましたが、平成30年に北海道大学病院に指定入院医療機関が設置されることが決定し、3年以上の準備期間を経て、令和4年に稼働開始いたしました。
開院後半年もたたずに満床となり、令和6年度までの3年間で37名の患者さんが入院し、そのうち17名が地域へと退院されました。令和6年には精神保健福祉士や作業療法士、臨床心理士、看護補助者、事務員をそれぞれ増員し、一層充実した体制を整えることができました。全国の指定入院医療機関の中ではまだまだ歴史が浅い当センターですが、治療プログラムの質と量、薬物療法の水準、倫理観の高さなど、どこの施設にも負けないレベルを追及して日々研鑽しております。引き続き、丁寧な実践を積み重ねつつ、広い視野を持ち、精神医療の水準の向上に貢献できるように尽力していきたいと思います。
当センターを運営していく上でのスタッフ皆の想いは上記基本方針と目標の中に込められています。何よりもまず患者さんを大切にして、安心感を持ってもらえる場にしたいと思います。医療観察法の患者さんは重度の精神障害に罹患したことに加え、心神喪失·耗弱の状態で重大な他害行為を起こしたという事実を背負うこととなり、いわば二重のハンディキャップを負わされた方々です。統合失調症の患者さんが大部分ですが、神経発達症や逆境的体験を有する例が非常に多く、これらの影響で不適応を繰り返してきたり、自尊心を傷つけられ続けてきたことにより、自分自身を大事にする経験をしてきておらず、基本的信頼感を元に周囲に相談することが苦手な人が多いように思います。このような患者さんが安心できて、人に対する信頼感を育んでいけるような病棟を目指しています。
一方で、対象者には家族がいて、対象行為には被害者がいます。対象行為により大きな影響を受けた周囲の人々、社会があります。患者さんの治療·ケアを第一に考えることはもちろんですが、被害者の方々、そのご家族·社会の視点を忘れずにいたいと思います。患者さんに対する説明と理解に努めるだけでなく、被害者や社会に対して説明のできる恥ずかしくない実践をして行かなければならないと考えています。
また、当センターは大学病院が運営する全国初の指定入院医療機関であり、人材育成や研究の推進という使命が課されています。医療観察法医療に留まらず、矯正精神医療との連携や精神鑑定の質の向上などにも力を入れ、司法精神医療の中核となれるよう取り組んでいきたいと考えております。
最後に、医療観察法医療は指定入院医療機関の中で完結されるものではありません。退院がスタートであり、地域のさまざまな支援者の方々との連携が欠かせません。引き続き多くの方々のご支援が必要になりますので、ご協力のほど何卒よろしくお願い申し上げます。

医療観察法とは
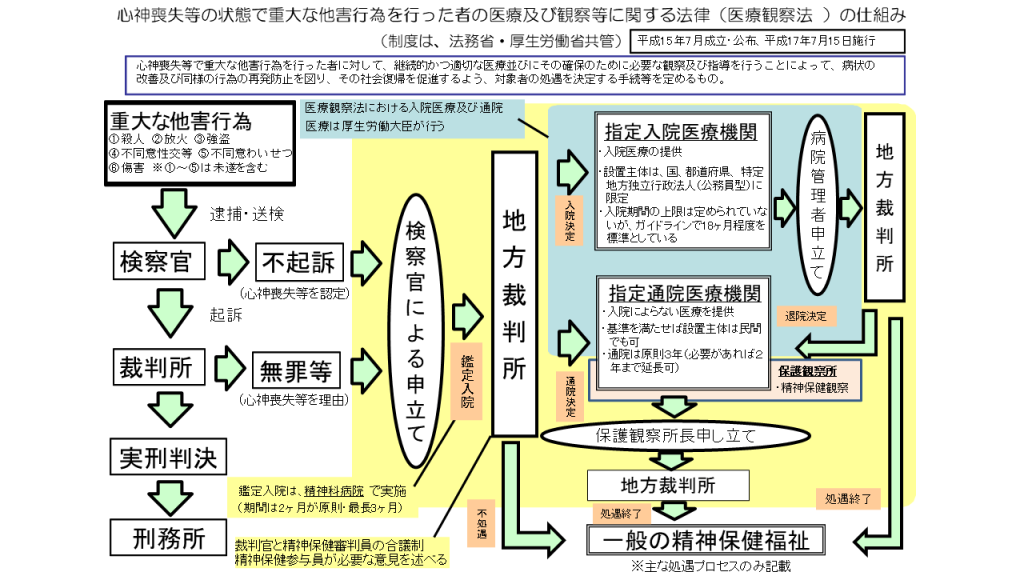
図1 医療観察法の仕組み(厚生労働省ホームページより)
医療観察法の正式な名称は「心神喪失等の状態で重大な他害行為を行った者の医療及び観察等に関する法律」であり、心神喪失もしくは心神耗弱状態で、重大な他害行為(殺人、放火、強盗、不同意性交等、不同意わいせつ、傷害(傷害を除いて未遂を含む))を行った人に対して、適切な医療を提供し、症状の改善により再他害行為を防止し、社会復帰を促進することを目的とした制度です。厚生労働省と法務省共管の法律で、平成15年7月に成立·公布され、平成17年7月に施行されました。
図1の模式図で黄色に塗られているのが医療観察法に関する部分です。重大な他害行為により逮捕·送検された後、検察官が心神喪失等を認定して不起訴とするか、裁判で心神喪失が認定されて無罪となるか、心神耗弱で執行猶予となるなどした後に、検察官が医療観察法の申し立てをします。その後原則2ヵ月間、医療観察法鑑定入院機関で精神鑑定が行われます(北海道大学病院精神科も医療観察法鑑定入院機関です)。この鑑定結果を踏まえて地方裁判所で審判が行われ、裁判官と精神保健審判員(精神保健判定医から選出)の合議制で処遇が決定されます。
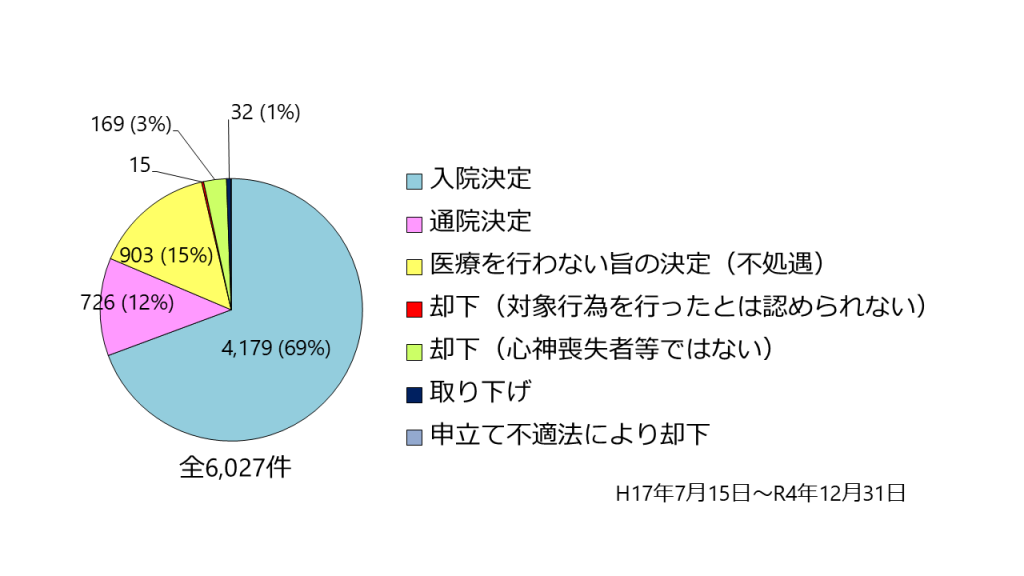
図2 医療観察法の地方裁判所の審判結果(厚生労働省ホームページより作成)
審判の結果は、これまでの累積では図2の通り約7割が入院決定され、12%が通院決定、15%が不処遇(医療観察法での医療は行わない旨の決定)等となっています。入院もしくは通院決定された後は、指定医療機関で医療が行われます。さらに法務省所管の保護観察所に配置されている社会復帰調整官が退院後の生活環境の調整を行ったり、通院医療の処遇実施計画書を作成したりします。
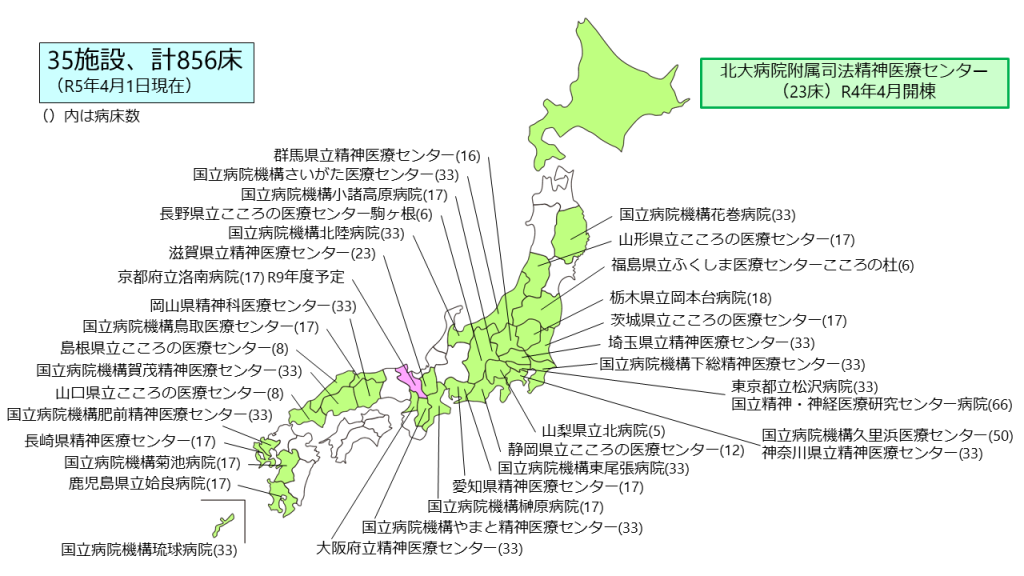 図3 医療観察法指定入院医療機関(厚生労働省ホームページより作成・追記)
図3 医療観察法指定入院医療機関(厚生労働省ホームページより作成・追記)指定入院医療機関は図3のように全国に35施設(計856床)が設置されています。四国には設置されておらず、他にも人口の多い兵庫県や福岡県、宮城県などにもありません。当センター開設以前は、北海道帰住地の患者さんは全国各地の指定入院医療機関に移送されて入院治療が行われていました。このため患者さんや医療者に移動の負担がかかり、家族の面会も困難になるなどさまざまな悪影響を及ぼしていました。
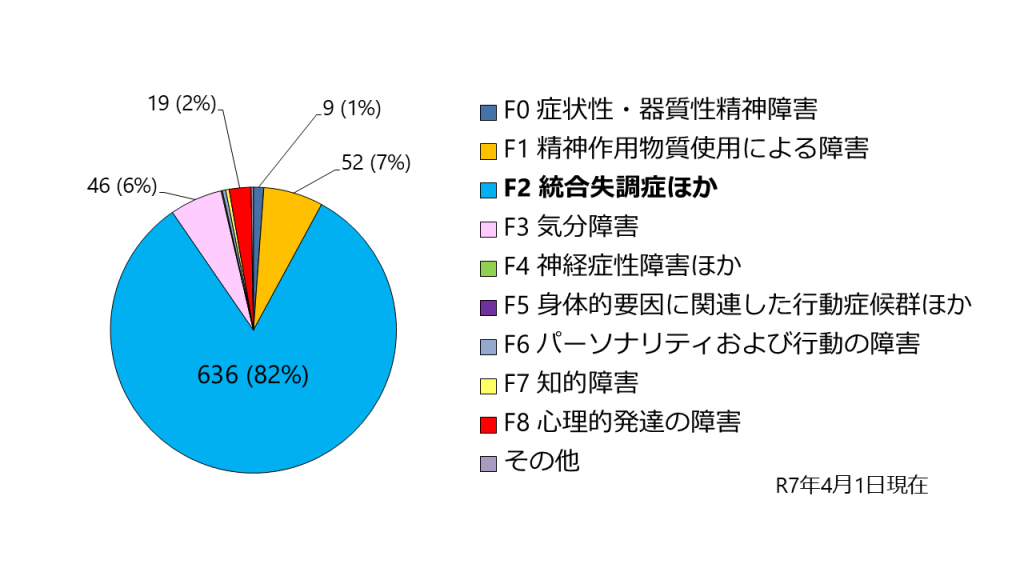
図4 医療観察法入院患者数の疾病分類(主診断)(厚生労働省ホームページより作成)
入院患者の診断分類は図4に示すように、ICD-10分類でF2統合失調症ほかが8割以上を占めており、F1精神作用物質使用による障害が7%、F3気分障害が6%、F8心理的発達の障害、F0症状性·器質性精神障害等がわずかずつとなっています。
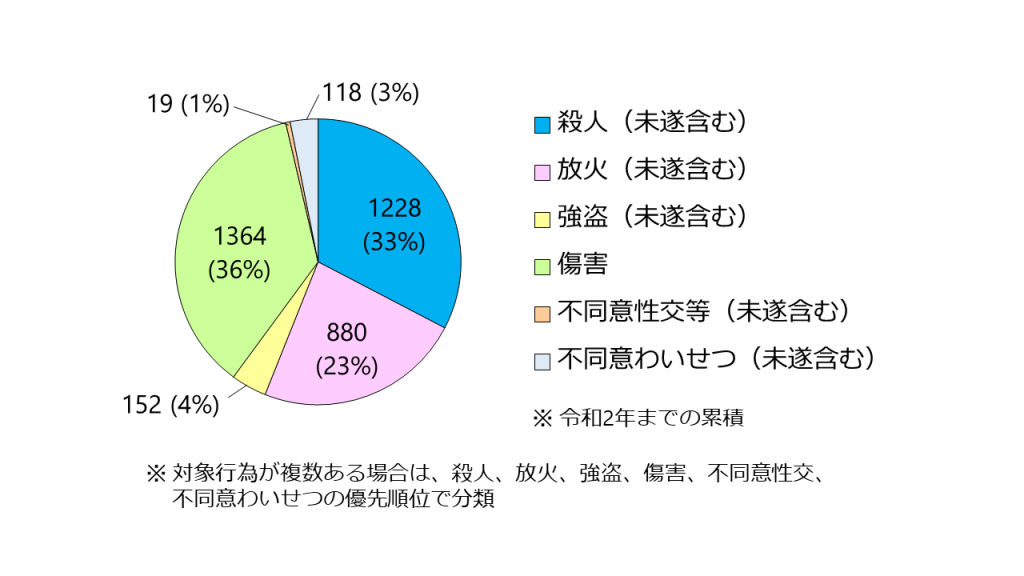
図5 医療観察法入院患者の対象行為(医療観察法統計資料2020年版より作成)
これまでの累積での入院患者の対象行為については図5に示すように、傷害が36%と最多で、殺人(未遂含む)が33%、放火(未遂含む)が23%、強盗(未遂含む)4%、不同意わいせつ(未遂含む)3%と続いています。
指定入院医療機関からの退院は、病院管理者が申し立てを行い、地方裁判所での審判を経て決定されます。医療観察法の通院処遇に移行することが大部分ですが、通院を経ずに医療観察法の処遇終了となる場合もあります。通院処遇は指定通院医療機関で行われ、原則3年間ですが、必要に応じて最長5年間まで延長されることがあり、逆に3年を待たずに処遇終了される場合もありますが、いずれも保護観察所長の申し立てにより地方裁判所での審判で決定されます。指定通院医療機関は令和6年4月時点で全国に4,174ヵ所あり(病院と診療所では718ヵ所)、北海道には117ヵ所(病院と診療所では61ヵ所)あります。北海道大学病院精神科も指定通院医療機関になっており、通院処遇の患者さんを診療しています。医療観察法の処遇終了後は、一般の患者と同様に精神保健福祉法の中で精神科医療、精神保健福祉が行われます。
詳細は厚生労働省のホームページをご参照ください。
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/hukushi_kaigo/shougaishahukushi/sinsin/index.html
施設概要
令和3年12月3日 竣工
令和4年4月1日 稼働開始
建物:3階建て
- 1階:スタッフルーム、作業療法室、集団療法室、カンファレンス室、マイルーム(宿泊訓練室)、屋外運動場、菜園、会議室、厨房など
- 2階:病室(運用病床20床、予備病床3床、全室個室)、スタッフステーション、ホール、歯科診療室、理容室、診察室、多目的処置室、ジムコーナー、屋外コーナーなど
- 急性期ユニット:5床(うち準保護室2床)、PICU(保護室)1床
- 共用ユニット:4床(うち身体障がい者用1床)
- 回復期ユニット:8床(うち身体障がい者用1床)
- 社会復帰期ユニット:6床
- 3階:体育館
スタッフ
- センター長:賀古 勇輝
- 副センター長:髙信 径介
- 看護師長
- 副看護師長:2名
- 医員:2名(うち1名欠員)※募集中です!
- 専攻医:北海道大学病院精神科神経科専門研修プログラムの専攻医もしくは他の専門研修プログラムの専攻医が随時ローテーションで研修
- 看護師:30名(師長·副師長も含めて)、看護補助者:1名
- 精神保健福祉士:3名、精神科作業療法士:3名(うち1名公認心理師資格有)、臨床心理士:2名(公認心理師資格有)、薬剤師:1名
- 事務員:3名
担当医師
| 職名 | 氏名 | 専門分野 | 資格 | 所属学会等 |
| センター長 准教授 |
賀古勇輝 (かこ ゆうき) |
司法精神医学 統合失調症 気分障害 摂食障害 認知行動療法 心理教育 |
医学博士 精神保健指定医 精神科専門医・指導医 臨床心理士、公認心理師 学会認定精神鑑定医 精神保健判定医 DPAT*北海道統括・先遣隊隊員 精神腫瘍学の基本教育に関する指導医 |
日本精神神経学会代議員、日本司法精神医学会評議員、法と精神医療学会理事、日本統合失調症学会評議員、日本心身医学会理事、日本精神科診断学会評議員、日本精神病理学会評議員、日本摂食障害学会評議員、日本摂食障害協会参与、日本心身医学会北海道支部長 さっぽろ犯罪被害者等援助センター顧問 日本社会精神医学会、日本被害者学会、日本総合病院精神医学会、日本児童青年精神医学会、日本認知療法・認知行動療法学会、日本サイコセラピー・薬物療法学会、集団認知行動療法研究会、心理教育・家族教室ネットワークほか |
| 副センター長 助教 |
髙信 径介 (たかのぶ けいすけ) |
司法精神医学 自殺予防 統合失調症 |
医学博士 精神保健指定医 精神科専門医・指導医 学会認定精神鑑定医 精神保健判定医 行政書士 |
日本精神神経学会、日本自殺予防学会、日本司法精神医学会、日本犯罪学会、法と精神医療学会 |
| 医員 | 木村 憲一 (きむら けんいち) |
臨床精神医学 | 精神保健指定医 精神科専門医 |
日本精神神経学会、日本司法精神医学会、日本精神分析学会、多文化間精神医学会、日本総合病院精神医学会 |
*DPAT:災害派遣精神医療チーム(Disaster Psychiatric Assistance Team)
医療観察法入院医療について
裁判所による入院および退院決定
前述のように医療観察法の入院は地方裁判所での審判によって決定されます。医療観察法の対象となるには、第一に対象行為時に心神喪失·耗弱の原因となった精神障害と同様の精神障害を有していること(疾病性)、第二に精神障害を改善するために医療観察法による医療が必要であり、精神障害が治療可能性のあるもの(治療反応性)、最後に社会復帰の妨げとなる同様の行為を行う可能性があること(社会復帰要因)の3つの要件が全て揃っている必要があります。この3要件が揃い、さらに入院による治療が必要と判断されると入院が決定されます。
入院後は概ね6ヵ月間毎に指定入院医療機関の管理者が入院継続を申し立て、地方裁判所の審判によりその可否が判断されます。退院についても、指定入院医療機関の管理者もしくは患者さん本人が申し立てを行い、地方裁判所の審判により決定されます。
一般精神医療では、措置入院や医療保護入院などの非自発的入院は精神保健指定医が判断しますが、医療観察法入院は入院、退院ともに司法機関が判断するという大きな違いがあります。このため、医療者は患者さんとの対立関係を回避しやすく、治療共同体を構築し、裁判所に退院を認めてもらうために協働作業で治療を進めていくというかたちを作りやすいと思われます。
多職種チーム医療(Multi-disciplinary Team: MDT)(「目標」の2.)
一般精神医療においても多職種チーム医療の重要性は強調されていますが、医療観察法病棟では人員配置が一般の精神病床に比して圧倒的に多く、病床数にもよりますが、医師や看護師は約6倍以上の人数が配置されます。精神保健福祉士や心理士、作業療法士も配置することが決められており、さらに当センターでは専従の薬剤師も配置されています。患者さんごとに図6の内側の円のようにMDTが決められ、さらに社会復帰調整官をはじめとした院外の支援者も含めた拡大MDTによって治療·ケアが進んでいきます。
また、医療観察法病棟でのMDTにおいては、主治医の指示の下に治療·ケアが進んでいくという縦の構造ではなく、MDTのメンバー全員が横に繋がり、各自が意思決定するという構造が目指されています。そのためにはMDTの中で自分の考えや気持ちを誰に対してでも安心して発言できる「心理的安全性」が重要であるとされています。
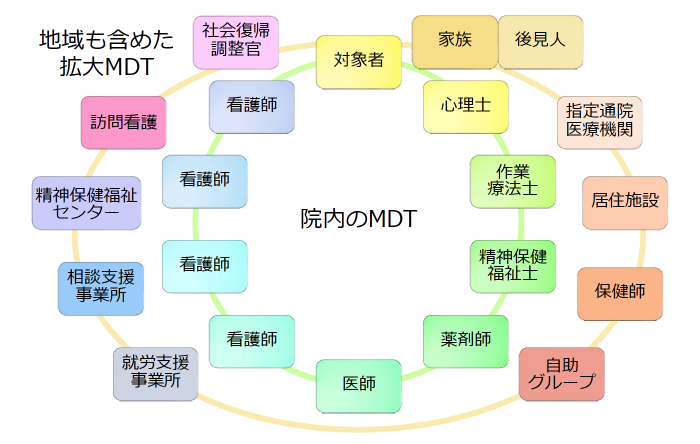
図6 多職種チーム(Multi-disciplinary Team: MDT)
透明性の高い医療
医療観察法入院は司法判断による非自発的入院であるため、医療の透明性が重視されています。倫理会議や外部評価会議の構成員に外部委員が含まれており、外部の目を入れるシステムが作られています。指定入院医療機関同士が定期的にお互いの施設を訪問してチェックするピアレビューの制度も構築されています。ともすれば閉鎖的になりがちな精神医療に対して透明性の担保は非常に意識されています。
当センターもできるだけ開放的な病棟を目指したいと考えていますが、一方で医療観察法医療では一般精神医療よりもまして個人情報の問題に留意しなければならない側面もあり、そのバランスに注意する必要があるかと思います
また、厚生労働省の費用負担による「重度精神疾患標準的治療法確立事業」(通称、データベース事業)が行われており、全国の指定入院医療機関のさまざまな診療データが匿名化されて集約され、医療観察法データベースが構築されています。これにより各施設の診療成績が明らかにされています。
入院治療の流れ
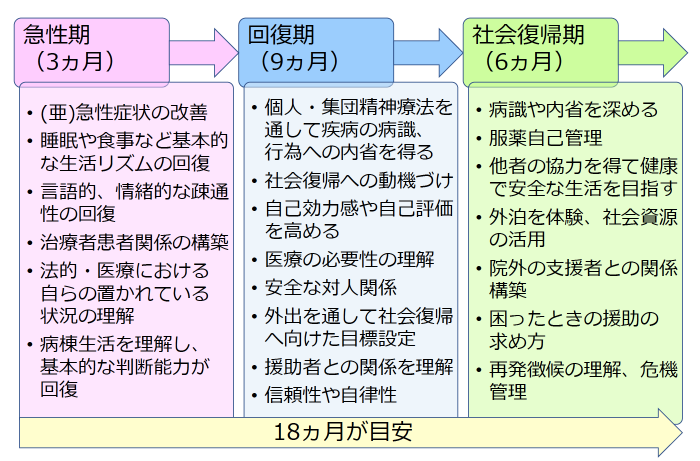
図7 医療観察法入院医療の流れ
入院治療は図7のように急性期ステージ、回復期ステージ、社会復帰期ステージと進んでいきます。それぞれ、3ヵ月、9カ月、6ヵ月が目安とされており、全体で18ヵ月(1年半)での退院が目標とされています。しかし、実際には近年の入院期間は全国平均で3年を超えて長期化しており、問題となっています。
対象行為から指定入院医療機関に入院するまでには6ヵ月前後(長ければ1年以上)経過していることが多く、その間薬物療法なども行われているため一般的な臨床において急性期と呼ぶ時期は過ぎていることも少なくないですが、最初は急性期ステージと呼ばれ、急性期症状の改善、医療観察法入院医療の理解、治療関係の構築、基本的な生活リズムの回復などに主眼が置かれます。回復期ステージは最も多くの治療プログラムが行われる時期で、入院医療の中で最も重要なステージとも言えます。病識の獲得や内省の促進、社会復帰への動機づけや目標設定などが重点的に行われます。外出も取り入れられる時期ですが、医療観察法病棟では外出泊の際は原則スタッフ2名以上が付き添うことになっており、無断退去の防止とともに、社会生活機能の評価も行われます。社会復帰期ステージでは退院後を見据えて自己管理やクライシスプランの作成などが行われ、外泊練習も行われます。
各種会議
医療観察法病棟では以下の5つの会議を実施することがガイドラインで決められています。
- 治療評価会議
週1回開催される臨床カンファレンスで、医療観察法病棟の多職種スタッフで行われ、必要に応じて患者さん本人や社会復帰調整官も参加します。原則、全入院患者について評価や治療方針を検討し、運営会議に諮る案件について確認します。
- 運営会議
原則月1回開催され、指定入院医療機関の管理者が主催し、医療観察法病棟スタッフが運営状況を報告し、運営方針を決定したり、患者さんの状態報告と治療方針確認を行う会議です。急性期から回復期、回復期から社会復帰期へのステージ移行や外出泊、入院継続や退院の申し立てなどが検討されます。重大事故などの緊急事態発生時は緊急運営会議が臨時開催されます。
他の指定入院医療機関では病院長が主催することが多いですが、当センターは管理者が医療観察法病棟スタッフであるセンター長となるため、北海道大学病院本院から副病院長、精神科神経科診療科長、副看護部長が構成員として参加します。
- 倫理会議
非自発的治療(隔離、身体的拘束、注射など)を行う際にその必要性について適否を検討したり、非自発的治療を継続している患者さんに関する報告を行ったり、緊急で行った非自発的治療について事後評価したりする会議です。電気治療(mECT)やクロザピンの使用状況についても報告されます。精神医学の専門家の外部委員を1名以上招聘することになっていますが、当センターでは精神科医1名とソーシャルワーカー1名に参加していただいています。医療観察法病棟スタッフのほか、本院から精神科神経科診療科長と副看護部長も参加します。当センターでは定期的に月1回と必要に応じて追加で開催されます。
- 外部評価会議
医療観察法病棟の運営状況や治療内容に関する情報公開を行い、その評価を受けることで運営の透明性を確保するための会議です。原則年2回開催され、外部評価委員として精神科医と弁護士、行政機関関係者に参加していただき、医療観察法病棟スタッフのほか、本院からは病院長、精神科神経科診療科長、看護部長、副看護部長、事務部長が参加します。
- 地域連絡会議
地元関係機関との円滑な業務関係を支えるための会議で、原則年1回、必要に応じて追加で開催されます。地元の連合町内会長や警察署、消防署、行政機関関係者、北海道·札幌市の精神保健福祉センター長が参加し、医療観察法病棟スタッフのほか、本院から病院長、精神科神経科診療科長、看護部長、副看護部長、事務部長などが参加します。運営状況を報告、協議する場ですが、会議の場以外でも地域住民の意見を聞く恒常的な窓口となり、緊急事態発生時の連絡体制も地域連絡会議の構成員を中心に整備されます。
治療の実際
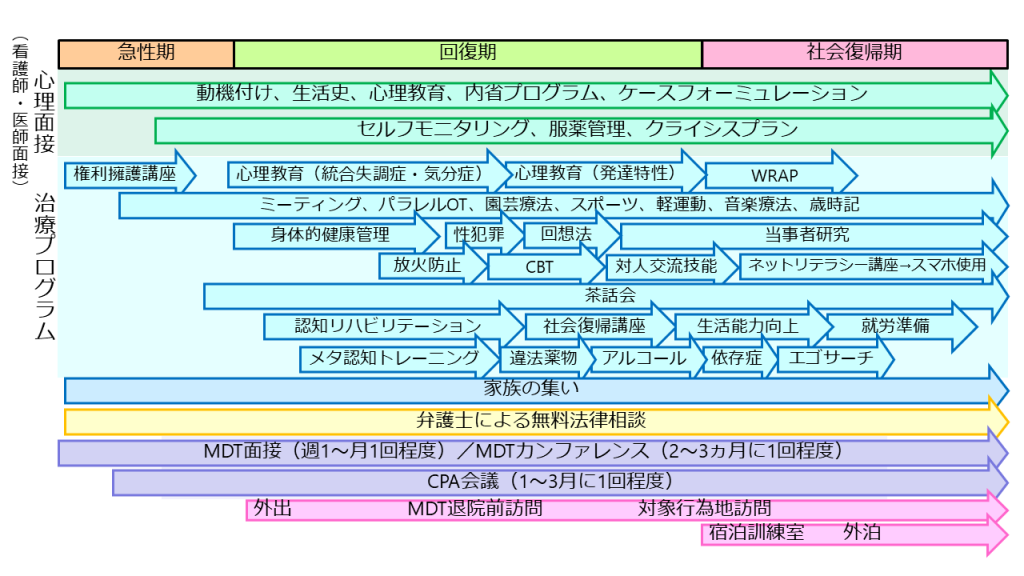
図8 当センターの入院治療の流れ・プログラム
図8は当センター入院中に行われる治療プログラムや面接などの流れですが、一つの例であり、患者さんの特徴に応じてオーダーメイドされます。これはロードマップとして対象者とも共有します。心理士や医師による心理面接では、急性期ステージでは治療に対する動機付けや心理教育が行われ、生活史の丁寧な振り返りが行われます。心理士や看護師のサポートでセルフモニタリングも徐々に始まります。回復期ステージでは生活史や対象行為の振り返りが継続的に行われ、ケースフォーミュレーション(事例定式化、診立て)を徐々に深めていき、内省を促していきます。社会復帰期では退院後の生活を見据えてクライシスプランが作成され、最終的には自分自身で地域の支援者に対してケースフォーミュレーションやクライシスプランを説明できることを目指します。
治療プログラムは個別に行われるものと集団で行われるものがあります。全国の多くの医療観察法病棟で行われているものもあれば、当センター独自のものもあります。既存のプログラムを患者さんに対して当てはめるのではなく、患者さんに応じて柔軟に改訂したり、新たなプログラムを作ったりしながら最適化を図っていきます。現時点で当センターが準備しているプログラムとしては、心理教育(統合失調症、神経発達症など)、認知行動療法、認知リハビリテーション、メタ認知トレーニング、権利擁護講座、パラレル作業療法、運動療法、音楽療法、園芸療法、ミーティング(ユニット毎、全体)、WRAP(Wellness Recovery Action Plan: 元気回復行動プラン)、生活能力向上プログラム、対人交流技能訓練プログラム、身体的健康管理プログラム、アルコール学習会、アディクション学習会、違法薬物学習会、当事者研究、茶話会、歳時記、社会復帰講座、就労支援プログラム、性犯罪プログラム、エゴサーチなどがあります。
家族に対するケアとしては、当センターでは家族の集い「はまなす会」として月1回の頻度で通年で行っています。個別には担当MDTによるケアも行っていきます。家族は「加害者家族」となりますが、対象行為の被害者の半分弱が家族であるため同時に「被害者」であることも多く、さらには「被害者遺族」であることもあります。このような非常に難しい立場におかれる家族に対しては手厚いサポートが必要であろうと思われます。
MDTによる面接が最低でも月1回程度行われ、その都度現状の評価や目標設定、治療方針の確認などが繰り返されます。MDTのみでのカンファレンスも定期的に開催され、後述する共通評価項目等を用いた包括的な評価が行われます。また、患者さんと社会復帰調整官をはじめとした外部の支援者をまじえたCPA会議(Care Programme Approach会議)が2~3ヵ月毎に開催されます。退院後の指定通院医療機関や支援者をできるだけ早めに選定し、CPA会議には地域の支援者も参加していただくようにします。
エビデンスに基づいた薬物療法
医療観察法病棟での薬物療法の内容は原則として一般精神医療と変わりませんが、一般精神医療よりもエビデンスに基づいた薬物療法実施の必要性が強調されており、大量投与による過鎮静や薬剤性認知機能障害を最小化するよう意識されています。また、治療抵抗性統合失調症に用いられるクロザピンが積極的に使用されています。我が国はクロザピンの処方率が非常に少なく、統合失調症医療の大きな課題とされていますが、医療観察法病棟では約3割の統合失調症患者にクロザピンが使用されています。しかし、施設間の格差が非常に大きく、均てん化を目指している医療観察法医療においては早急に克服すべき課題であると思われます。北海道大学病院精神科はクロザピンの治験段階から関わっており、当センターでもクロザピンは積極的かつ安全に使用しており、統合失調症患者の約半数でクロザピンを使用しています。
共通評価項目
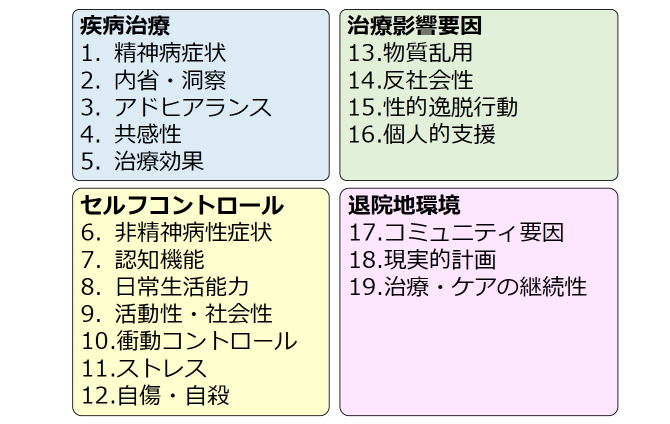
図9 共通評価項目
医療観察法医療においては、図9に示した共通評価項目を用いて患者さんを包括的に評価します。19の中項目、46の小項目から成り、MDTで定期的に評価していきます。日々の診療録や看護記録なども共通評価項目を意識して記載されています。これは医療観察法鑑定や通院処遇でも使用され、医療観察法医療に関わる者の共通言語として用いられ、さらに全国のデータベース事業による統計解析により予後との関連も調査されています。予後予測因子としての解析結果を基に平成31年に現在のものに改訂されました
「説明と理解」に努め、非自発的治療を最小化(「目標」の4.)
一般精神医療においても非自発的治療を可能な限り回避するために努めることは当然ですが、医療観察法入院医療においてはマンパワーの多さもあって、行動制限最小化はより一層意識されています。隔離や身体的拘束の頻度は施設間の差があると思いますが、一般の精神病床よりも少なく、行われた場合もできるだけ短時間とするように心がけられています。隔離や身体的拘束は前述のように外部委員も参加する倫理会議で検討されますし、医療観察法データベースでも各施設の状況が明らかにされています。
一方、医療観察法病棟ではリスクマネジメントも非常に重要な側面です。暴力リスクや自殺リスクを適切に評価し、必要な介入は行わなければなりません。事故防止のためのリスクマネジメント(行動制限、監視、義務など)と社会復帰へ向けてのリカバリーの視点(主体性、自己決定、権利など)のバランスを常に検討しながら最適な治療·ケアを目指していく必要があります。
退院後を見据えた地域との連携(「目標」の4.)
医療観察法入院医療のゴールは退院ではありません。医療観察法の目的が社会復帰の促進ですので、退院がスタートであると言えます。そして、退院後に安定的な日常生活を送ることができ、再他害行為が防止され、社会復帰が促進されるためには、入院中に行ったセルフモニタリングやケースフォーミュレーション、クライシスプラン、日々のスタッフの関わり方などが地域へしっかり受け継がれなければなりません。そのためにCPA会議を中心とした地域への引き継ぎをしっかり行っていきたいと思います。
北海道には4つの保護観察所(札幌、旭川、釧路、函館)がありますが、指定入院医療機関は当センター1ヵ所です。通常一つの保護観察所につき指定入院医療機関が一つありますが、当センターがカバーする範囲は保護観察所4つが必要な北海道という広大な土地です。海は渡らなくてよくなったとは言え、稚内や釧路、函館といった遠い場所にある指定通院医療機関に引き継がなければなりません。この距離の問題を克服するためにオンライン会議を活用していきたいと考えております。北海道大学病院個人情報保護委員会の承認のもとCPA会議や支援者の面会などもオンラインで実施できる準備を致しました。各地の指定通院医療機関や保護観察所、地域の支援者の方々にもオンラインの活用につきご協力いただけますと幸いです。
道内には100以上の指定通院医療機関があり、4つの保護観察所があり、医療観察法対象者を支援していただく多くの機関があります。各機関同士の丁寧な引き継ぎを積み重ねていくことで、顔の見える関係で互いに高め合える連携を目指していきたいと思います。
大学病院初の医療観察病棟として(「目標」の5.)
大学病院が指定入院医療機関を運営するのは当センターが全国初となります。指定入院医療機関の設置主体は国立病院、都道府県立病院、特定地方独立行政法人(公務員型)に限られており、国立大学病院はこれまでも設置可能でしたが、手を挙げる大学病院はありませんでした。さまざまな理由があるかと思いますが、総合病院である大学病院で医療観察法病棟を運営するために精神科に多くの人員を増やしたり、病棟を作る場所を確保することが困難であったり、コメディカルスタッフを含めた多職種チーム医療に慣れていないなどの事情が考えられます。実際、当センターも北海道大学構内に設置することが過去に繰り返し検討されましたが、実現できなかった経緯があります。
北海道大学病院精神科はコメディカルスタッフ(精神保健福祉士、心理士、精神科作業療法士、精神科薬剤師)の人数が全国の国立大学病院の中では随一であり、以前から多職種チーム医療を特色としていました。入院患者全員にこれら全ての職種の担当者が付くシステムで入院診療を行ってきました。精神保健福祉士を大学病院として日本で初めて雇用し、精神科作業療法の件数は長年全国一です。コメディカルスタッフの活躍により、認知リハビリテーションや復職支援プログラム、集団認知行動療法、デイケアクリニカルパスなど心理社会的療法を先駆的に取り組んできました。このため、医療観察法病棟での多職種チーム医療を実践していく素地を有していたものと思います。
大学病院が初めて運営するということで教育や人材育成、研究などへの貢献が期待されます。医育機関であり、研究機関である大学病院としての使命であると捉えています。医学部の卒前·卒後研修として初期研修医や専攻医、医学部生を積極的に受け入れていきたいと考えておりますし、精神科専門医取得後のサブスペシャルティとして司法精神医療を専門とする医師を養成していきたいと思います。看護師やコメディカルスタッフの実習生の受け入れも行っています。
北海道大学病院精神科は専門医制度の基幹施設として精神科専門医研修プログラムを整備しています。このプログラムには道内を中心に17の連携施設が参加しており、その大部分は指定通院医療機関になっています。北海道の地域精神医療を守るため北海道大学病院精神科は長年これらの連携施設に医師を派遣し続けてきました。つまり、これらの指定通院医療機関で勤務している医師は我々と一緒に働いてきた仲間ですので、より強力な連携を構築できるものと思います。
司法精神医療への関わりについて
当センターは北海道唯一の指定入院医療機関の役割を果たすことが第一ですが、医療観察法以外の司法精神医療にも関与していきたいと考えております。触法精神障害者の中で医療観察法が適用されるのはごくわずかであり、精神保健福祉法で処遇されたり、有罪となって実刑判決を受けて刑務所に入るケースのほうが大多数です。当センターは札幌刑務所や札幌拘置支所に隣接した場所にありますが、矯正施設の隣で指定入院医療機関が運営されるのも全国で初めてのことです。このことに対しては当初より賛否がありましたが、司法精神医学領域からは矯正精神医療との連携が期待されています。矯正施設には多くの精神障害者が入所しており、中には処遇困難な例や再犯リスクの高い例も含まれていますが、医療観察法病棟と比べると矯正施設における精神医療従事者は少ないのが現状です。一方で、矯正精神医療では再犯防止のためにさまざまな取り組みが積み重ねられてきており、歴史の浅い医療観察法の側からは学ぶことが沢山あるかと思います。
札幌矯正管区とは当初から連携を約束しておりましたが、令和5年度から札幌刑務所で開始された精神障害受刑者処遇・社会復帰支援モデル事業に当センターとしても協力することとなり、令和6年4月に協定を締結しました。精神障害を持つ受刑者に対して適切な治療やリハビリテーション、ソーシャルワークを行うことによって再犯率を低減させることを目的とした事業であり、矯正精神医療のモデルを構築することに貢献できればと考えております。
もう一つ、司法精神医療の中で力を入れていきたいと考えていますのは、精神鑑定の質の向上です。触法精神障害者の処遇を決める際に精神鑑定が行われることが多いですが、身体医学のように明確な客観的指標となる検査などがほぼ存在しない精神医学においては、鑑定医の主観によるところが大きく、鑑定結果の信頼性に疑義が生じることも少なくありません。実際に医療観察法病棟に入院した患者さんの中には精神鑑定での診断名が変更されてしまうケースもあり、精神鑑定の質が均てん化されているとは言い難い状況です。このような状況を改善させるため、当センターでは精神鑑定(起訴前鑑定、公判鑑定)を積極的に引き受けており、事例検討会を重ねています。令和6年には当センター医師が日本司法精神医学会認定精神鑑定医の資格を取得し、令和7年には精神鑑定医養成指定研修施設の認定を受けました(全国7施設目)。また、令和5年12月に法曹三者(裁判官、検察官、弁護士)と精神科医による合同の研究会である北海道精神鑑定研究会(Hokkaido Forensic Psychiatry Conference: HFPC)を立ち上げ、定期的に開催しています。
診療実績
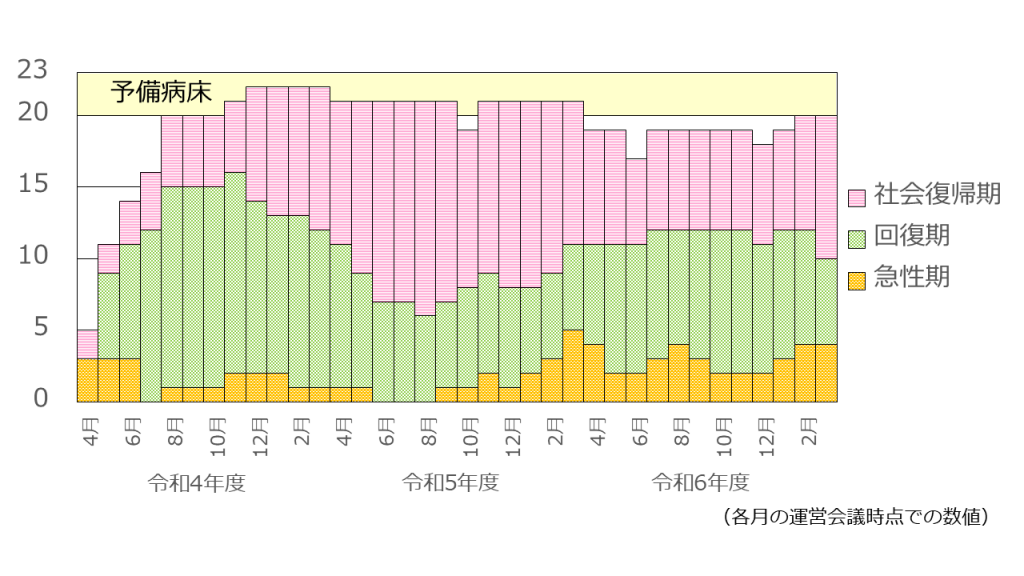
図10 入院患者数の推移
令和4年4月の開院後まもなくから道外の指定入院医療機関に入院していた北海道帰住地の患者の転院が始まり、並行して令和4年に道内で新規に発生した対象者の入院も受け入れ、令和4年8月には運用病床20床が満床となりました。その後は現在まで20名前後で推移しています。開院後、令和6年度までの入院は合計37名で、退院は合計17名でした。
入院となった37名のうち、新規の症例は16名で、転院症例が21名でした。転院元は久里浜医療センター9名、国立精神・神経医療研究センター病院7名、神奈川県立精神医療センター、さいがた医療センター、五稜会病院、札幌トロイカ病院、ときわ病院が各1名でした。札幌市内の3病院については、特定医療施設として当センター開院直前に入院処遇開始となった症例を医療観察法鑑定入院医療機関で待機していただき、当センター開院後に転院していただいたケースとなります。
退院した17名のうち16名は医療観察法通院処遇に移行し、1名が処遇終了となりました。グループホームに入所した症例が11名と最も多く、単身アパートへ退院した症例が1名、家族と同居した症例が1名、下宿に入居した症例が1名、短期間の精神保健福祉法入院を挟んでグループホームに入所した症例が2名、同じく精神保健福祉法入院を挟んで下宿に入居した症例が1名でした。
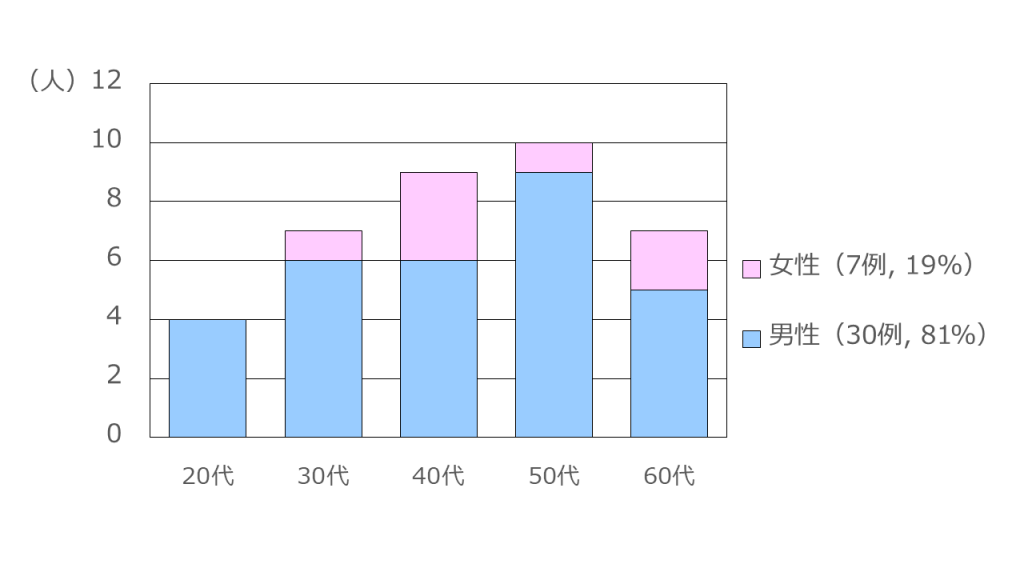
図11 入院患者の当センター入院時年齢・性別(令和6年度末までの退院者含む)
当センター入院時の年齢は20代から60代まで幅広く、性別は男性が30例(81%)、女性が7例(19%)でした。

図12 入院患者の診断・併存症(令和6年度末までの退院者含む)
入院患者の主診断は統合失調症が圧倒的に多く、治療抵抗性症例が約7割を占めていました。その他では自閉スペクトラム症が主診断である症例が2名、うつ病が1名でした。併存症は神経発達症を約半数に認め、自閉スペクトラム症の診断が付く症例が41%、注意欠如多動症が16%、知的発達症が19%でした。
令和6年度末までの診療において、隔離を行った症例はのべ11名、実人数5名であり、隔離日数は8~34日間で平均15日間でした。身体的拘束はゼロ件です。
各種会議の開催状況としましては、治療評価会議は毎週1回開催され、運営会議は毎月1回開催され、倫理会議も毎月1回開催されています。外部評価会議は年2回開催され、地域連絡会議は1回開催されています。
論文・著書・寄稿等
| 著者 | タイトル | 掲載 | ||
| 令和6年度 | ||||
| 賀古勇輝 | 精神疾患の気づきと病識 統合失調症の気づきと病識 | 精神医学66(6),780-786,2024 | ||
| 賀古勇輝 | オープニングリマークス:シンポジウム2司法精神医療とスティグマ | 司法精神医学20,43-44,2025 | ||
| 賀古勇輝 | 医療観察法に必要な人材育成に関する研究 | 厚生労働科学研究費補助金(障害者政策総合研究事業(精神障害分野)) 医療観察法における退院後支援に資する研究 令和6年度分担研究報告書,p97-107,2025 | ||
| 賀古勇輝 | 医療観察法に必要な人材育成に関する研究 | 厚生労働科学研究費補助金(障害者政策総合研究事業(精神障害分野)) 医療観察法における退院後支援に資する研究 令和5年度~令和6年度総合研究報告書,p99-115,2025 | ||
| 賀古勇輝 | 触法精神障害者の適切な処遇と社会復帰を促進するために 司法精神医療センターの取り組み | 国立大学病院将来像実現化年次報告2023・行動計画2024 大学の取組事例集,一般社団法人国立大学病院長会議,東京,p38,2024 | ||
| Takeda K, Kashiwagi H, Takanobu K, Kubota R, Naoe R, Yamada Y, Koike J, Kono T, Kako Y, Hirabayasi N | Current status and features of antipsychotic prescriptions in Japanese forensic psychiatric wards based on a forensic inpatient database | Neuropsychopharmacology Reports, 45(1), e12505, 2025 | ||
| 國田幸治,もりのこどく, 池田望 |
統合失調症当事者が運営するメタバース上の居場所 「もりのへや」について |
心と社会197,21-27,2024 | ||
| Shimada T, Morimoto T, Nagayama H, Nakamura N, Aisu K, Kito A, Kojima R, Yamanushi A, Kawano K, Hikita N, Yotsumoto K, Ebisu T, Kawamura M, Inoue T, Orui J, Asakura T, Akazawa M, Kobayashi M | Effect of individualized occupational therapy on cognition among patients with schizophrenia: A randomized controlled trial | Schizophrenia Research 269, 18-27, 2024 | ||
| 曳田憲昭 | Ⅲ.作業療法の実際 8. 双極症との鑑別―作業療法での観察・評価により双極症の可能性を発見し,生活記録表を用いたセルフモニタリングを促すことで就労定着に至った事例 | 作業療法マニュアル80 うつ病を抱える人への作業療法,日本作業療法士協会,p76-79,2024 | ||
| 宮崎友香,橋本忠行,佐藤昭宏,福澤宏之,田澤安弘 | 治療的アセスメント短縮版の開発と適用への取り組み | 札幌学院大学総合研究所紀要12,35-40,2025 | ||
| 令和5年度 | ||||
| 賀古勇輝 | 医療観察法に必要な人材育成に関する研究 | 厚生労働科学研究費補助金(障害者政策総合研究事業(精神障害分野)) 医療観察法における退院後支援に資する研究 令和5年度総括・分担研究報告書,p93-106,2024 | ||
| 賀古勇輝 | 様々な世界で期待に応える術と心得 医療観察法指定入院医療機関で精神科医が期待に応える術と心得 | 精神科治療学39(2),191-196,2024 | ||
| 賀古勇輝 | シンポジウム2「診断をどのように伝えるか:告知に伴う臨床的課題と治療との関わり」統合失調症の病名告知 | 精神科診断学16(1),51-52,2024 | ||
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターの取り組み | 日本精神科病院協会雑誌43(3),54-58,2024 | ||
| 賀古勇輝 | 第3章大うつ病性障害の知見 | 精神科実臨床における認知機能リハビリテーションの実践(久住一郎編).中外医学社,東京,p31-42,2023 | ||
| 山田廣,賀古勇輝監修,木村邦弘,望月和代, 奥野舞著 | 犯罪被害者とその家族への支援の手引き | さっぽろ犯罪被害者等援助センター,札幌,2023 | ||
| 國田幸治,もりのこどく,池田望 | 【オンライン・ICTメンタルヘルスサービスの発展と今後の展望】統合失調症をもつ人のメタバース上の居場所「もりのへや」の紹介 | 精神障害とリハビリテーション27(2),146-150,2023 | ||
| 國田幸治 | 動機づけ面接の紹介と精神科作業療法領域における導入経験 | 精神科作業療法協会POTAニュース10月号,2,2023 | ||
| 駿河勇太,窪谷和泰 | 精神科病院における認知症初期症状から入院に至るまでの家族介護者のプロセス―修正版グラウンデッド・セオリー・アプローチによる質的分析― | 作業療法43(1),88-96,2024 | ||
| 令和4年度 | ||||
| 賀古勇輝 | 第18回日本司法精神医学会大会シンポジウムⅡ医療観察法とトラウマインフォームドケア 刑法39条事件の被害者・遺族支援について | 司法精神医学18(1),56-60,2023 | ||
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターの開院にあたって | 北大医学部同窓会新聞173,4,2022 | ||
| 賀古勇輝 | 全国初、大学病院運営の医療観察法病棟が誕生 | Consonance~統合失調症治療を考える~ 84,9-11,2022 | ||
| 賀古勇輝 | 「信じてください。私は集団ストーカーの被害を受けているんです」―妄想への同意を主治医に求めてくる統合失調症患者にどう対処するか― | 精神科臨床ライブ.精神科治療学37増刊号,19-22,2022 | ||
| 賀古勇輝 | 北海道初の医療観察法病棟の始動 | 北海道精神科病院協会会報157,10-18,2023 | ||
| 賀古勇輝 | 大学初の医療観察法病棟稼働に向けて 北海道大学病院附属司法精神医療センター(医療観察法指定入院医療機関)の開設 | 国立大学病院将来像実現化年次報告2021大学の取組事例集,一般社団法人国立大学病院長会議,東京,p10,2022 | ||
| 賀古勇輝 | 北海道初の医療観察法病棟の開設状況 | 第8回刑法39条、医療観察法を考えるシンポジウム報告集(木村邦弘編),精神障害者の自立支援を考える会,札幌,p6-14,p25-38,2022 | ||
| 賀古勇輝 | 北海道初・大学病院運営としては初の医療観察法指定入院医療機関が誕生 | 北海道大学統合報告書2022,北海道大学,札幌,p28,2022 | ||
| Takanobu K, Hashimoto N, Ishikawa S, Kusumi I | Combination of strategies to initiate clozapine for refractory schizophrenia in a patient with low neutrophil levels. | BMJ Case Rep 15: e247734, 2022.
doi: 10.1136/bcr-2021-247734. |
||
| Kunita K, Morimoto T, Kotake R, Sato-Nakamura S, Nakamura-Kukuminato N | Effect of combining motivational interviewing with cognitive remediation on personal recovery in patients with schizophrenia. | Hong Kong J Occup Ther 36: 20-30, 2023.
doi: 10.1177/15691861231167504. |
||
学会発表
| 発表者 | タイトル | 学会・研究会 | 場所 | 時期 |
| 令和6年度 | ||||
| 賀古勇輝 | オープニングリマークス:シンポジウム2司法精神医療とスティグマ | 第20回日本司法精神医学会大会 | 東京 | 2024.5.25 |
| 賀古勇輝 | 医療観察法病棟での使用経験から:シンポジウム35クロザピン治療の現在地 | 第54回日本神経精神薬理学会/第34回日本臨床精神神経薬理学会合同年会 | 東京 | 2024.5.26 |
| 賀古勇輝 | 鑑定医のすそ野を広げ、質を向上させるために医療観察法指定入院医療機関である大学病院ができること:一般シンポジウム21精神鑑定、やってみませんか? | 第120回日本精神神経学会学術総会 | 札幌 | 2024.6.20 |
| 賀古勇輝 | 統合失調症治療におけるクロザピンの位置づけ:シンポジウム6精神科領域のTDM~クロザピンの臨床と基礎~ | 第40回日本TDM学会・学術大会 | 札幌 | 2024.7.15 |
| 賀古勇輝,本間龍介,國田幸治,直江亮,榊原則寛,作間真一,生田真弥,中村郁哉,橋爪亮平,藤林七音 | 多様な神経発達症を併存しながら顕著な認知機能の改善と内省の深化を認めた治療抵抗性統合失調症の一例 | 第19回医療観察法関連職種研修会 | 宇都宮 | 2024.7.19 |
| 賀古勇輝 | 指定医療機関における教育・研修についての実態調査 | 第19回医療観察法関連職種研修会 | 宇都宮 | 2024.7.19 |
| 賀古勇輝 | 大学病院が担う医療観察法指定入院医療機関における取り組み:北海道における司法精神医療と矯正,保護,福祉の連携 | 日本更生保護学会第13回大会 | 札幌 | 2024.10.13 |
| 高信径介,直江亮,石川修平,三井信幸,橋本直樹,賀古勇輝,久住一郎 | 医療観察法指定入院医療機関におけるクロザピン使用状況および使用ニーズに関する調査 | 第20回日本司法精神医学会大会 | 東京 | 2024.5.24 |
| 高信径介 | 慢性期統合失調症における非精神病症状に由来する暴力行為発生の機序:委員会・指定シンポジウム13:精神鑑定を学ぶ:精神障害の犯行への影響のしかた(機序)をどのように説明するか? | 第120回日本精神神経学会学術総会 | 札幌 | 2024.6.21 |
| 高信径介,直江亮,石川修平,三井信幸,橋本直樹,賀古勇輝,久住一郎 | 医療観察法関連医療機関におけるクロザピン使用状況および使用ニーズに関する調査 | 第120回日本精神神経学会学術総会 | 札幌 | 2024.6.22 |
| 國田幸治,五十嵐祥子,齊藤由美,田中巨治,大野俊,高信径介,三浦拓己,船戸一基,賀古勇輝 | 医療観察法病棟において統合失調症をもつ人への認知リハビリテーション後の看護介入によって認知機能維持がみられた一例 | 第19回医療観察法関連職種研修会 | 宇都宮 | 2024.7.19 |
| Kunita K, Morino Kodoku, Morimoto T, Ikeda N | Interaction of individuals with schizophrenia in the metaverse “Morino Heya”; a practical report | The 8th Asia Pacific Occupational Therapy Congress | 札幌 | 2024.11.6-9 |
| 國田幸治 | 大会企画シンポジウム「新たなテクノロジーと心理支援」:メタバースにおける統合失調症当事者の居場所づくり支援 | 第4回日本公認心理士学会学術集会 | オンライン | 2024.12.15 |
| 駿河勇太,中澤信吾,小川貴史,中村郁哉,高張陽子,國田幸治,賀古勇輝 | 医療観察法入院処遇対象者に対するエゴサーチの実践報告 | 第19回医療観察法関連職種研修会 | 宇都宮 | 2024.7.19 |
| 駿河勇太,賀古勇輝 | NEARとクロザピン併用により認知機能の回復が見られた統合失調症の1例 | 第54回北海道作業療法学会 | 千歳 | 2024.6.22 |
| 福澤宏之,五十嵐祥子,鈴木真理子,豊田洋平,大溝恭子 | ケースフォーミュレーション学習会の取り組み | 第19回医療観察法関連職種研修会 | 宇都宮 | 2024.7.19 |
| 高張陽子,本間龍介,中澤 信吾,工藤美紀,田中巨治,賀古勇輝,鈴木育美 | 強制的医療の中で主体性を取り戻すために~当事者研究からの試み | 第19回医療観察法関連職種研修会 | 宇都宮 | 2024.7.19 |
| 令和5年度 | ||||
| 賀古勇輝 | 指定入院医療機関における心理教育プログラムを充実させるために, | 第18回医療観察法関連職種研修会 | 津 | 2023.7.14 |
| 賀古勇輝 | 統合失調症の病名告知:シンポジウム2診断をどのように伝えるか:告知に伴う臨床的問題と治療との関わり | 第42回日本精神科診断学会 | 富山 | 2023.9.22 |
| 高信径介,Nguyen Tan Dat,豊島邦義,三井信幸,賀古勇輝,朝倉聡,久住一郎 | 改訂版自殺リスクアセスメントシートを用いた精神科入院患者の自殺リスクの定量化と自殺事故予防効果の検討 | 第47回日本自殺予防学会総会 | 大分 | 2023.9.15-17 |
| 高信径介,賀古勇輝,三井信幸,久住一郎 | 令和4年度北海道精神神経学会研究助成金報北海道の医療観察法指定通院医療機関におけるクロザピン使用に関する調査 | 北海道精神神経学会第144回例会 | 2023.12.3 | |
| 國田幸治,高信径介,齊藤由美,田中巨治,宇佐美彰則,五十嵐祥子,苫米地美裕,榊原則寛,福澤宏之,高張陽子,駿河勇太,森元隆文,賀古勇輝 | 医療観察法の入院医療においてアニバーサリーを意識した多職種介入により内省が深化した統合失調症の一例 | 第53回北海道作業療法学会 | 恵庭 | 2023.6.24 |
| 國田幸治 | 司法精神医療のOT経験―医療観察法入院医療― | 第53回北海道作業療法学会 | 恵庭 | 2023.6.24 |
| 國田幸治 | 医療観察法分野における司法精神科作業療法の紹介 | 第45回国立大学リハビリテーション療法士学術大会 | 東京 | 2023.7.8 |
| 國田幸治,賀古勇輝,大澤恵留美 | 北海道地域の医療観察法入院病棟における統合失調症を持つ人の認知機能障害の後方視点的検討 | 第45回国立大学リハビリテーション療法士学術大会 | 東京 | 2023.7.8 |
| 國田幸治,小野智矢,大塚敬治,高信径介,宮島真貴,賀古勇輝 | 個別の前頭葉・実行機能プログラムにより認知機能が改善した医療観察法入院中の統合失調症の一例 | 第19回日本司法精神医学会大会 | 東京 | 2023.9.9 |
| 國田幸治,森元隆文,池田望 | バーチャルリアリティを利用した統合失調症を持つ人の居場所作り支援の実践報告 | 第57回日本作業療法学会 | 沖縄 | 2023.11.10-12 |
| 武井早紀,國田幸治,石塚麻伊子,奈良あず沙,橋本直樹 | 社会復帰プログラムに引き続き認知矯正療法(NEAR)を実施した双極性障害の事例 | 第57回日本作業療法学会 | 沖縄 | 2023.11.10-12 |
| 駿河勇太 | メタ認知トレーニングによりストレス場面の対処方法が変化した自閉スペクトラム症を有する統合失調症の一例 | 第53回北海道作業療法学会 | 恵庭 | 2023.6.24 |
| 福澤宏之 | みちカンファレンスの特色と課題 | 第18回医療観察法関連職種研修会 | 津 | 2023.7.15 |
| 本間龍介 | 医療観察法指定入院医療機関における精神保健福祉士の役割~開棟1年半を振り返って~ | 日本ソーシャルワーク教育学校連盟北海道ブロック・北海道精神保健福祉士協会実習指導者フォローアップ合同研修会 | 札幌 | 2024.3.2 |
| 高張陽子 | 医療観察法入院対象者の円滑な地域移行を実現するための取り組みについて | 第12回日本更生保護学会 | 東京 | 2023.12.3 |
| 令和4年度 | ||||
| 賀古勇輝 | 食行動症および摂食症群:委員会シンポジウム13 ICD-11を適切に使うための知識 | 第118回日本精神神経学会学術総会 | 福岡 | 2022.6.17 |
| 賀古勇輝 | 北海道大学精神医学教室が地域精神医療・精神保健福祉に果たすべき役割:コミュニティに根ざした実践から「学」としての精神保健福祉を考える | 日本精神保健福祉学会第10回全国学術研究集会 | オンライン | 2022.6.25 |
| 賀古勇輝 | 刑法39条事件の被害者・遺族支援について:シンポジウムⅡ医療観察法とトラウマインフォームドケア | 第18回日本司法精神医学会大会 | オンライン | 2022.7.10 |
| 賀古勇輝 | 医療観察法指定入院医療機関の未整備が地域に及ぼす影響 | 第41回日本社会精神医学会 | 神戸 | 2023.3.16-17 |
講演会・研究会・研修会等
| 発表者 | タイトル | 学会・研究会 | 場所 | 時期 |
| 令和6年度 | ||||
| 賀古勇輝 | 精神科医が伝えるセルフケア | 公益社団法人日本医師会従業員向けメンタルヘルス研修 | オンライン | 2024.5.7 |
| 賀古勇輝 | みちを拓く~北大司法精神医療センターの挑戦~ | 中空知精神科医療連携懇話会 | 滝川 | 2024.7.30 |
| 賀古勇輝 | 簡易鑑定事例 | 第2回北海道精神鑑定研究会 | 札幌 | 2024.8.31 |
| 賀古勇輝 | 医療観察法入院対象者の治療状況について | 令和6年度医療観察制度北海道運営連絡協議会 | オンライン | 2024.9.3 |
| 賀古勇輝 | ケースフォーミュレーションについて | 指定入院医療機関 北海道・東北ブロック会議 | オンライン | 2024.9.27 |
| 賀古勇輝 | 北大司法精神医療センター各種会議の意義と社会復帰調整官との連携について | 北海道社会復帰調整官室・北海道大学附属司法精神医療センター定例連絡会 | 札幌 | 2024.10.3 |
| 賀古勇輝 | 触法精神障碍者の治療現場から | 犯罪被害者支援シンポジウム | 札幌 | 2024.10.19 |
| 賀古勇輝 | DPAT活動の基本的知識 | 令和6年度北海道DPAT研修 | 札幌 | 2024.11.24 |
| 賀古勇輝 | 医療観察法に必要な人材育成に関する研究 | 第11回全国医療観察法指定入院医療機関精神保健福祉士連絡協議会 | 札幌 | 2024.11.28 |
| 賀古勇輝 | 大学病院が担う医療観察法医療の実際~触法精神障害者の治療現場から~ | 一般社団法人全国地域生活定着支援センター協議会令和6年度北海道・東北ブロック研修会 | 札幌 | 2024.11.29 |
| 賀古勇輝 | 事例提示 | 令和6年度医療観察法判定事例研究会 | オンライン | 2024.12.13 |
| 賀古勇輝 | 指定入院医療機関開設3年間の運営状況について | 令和6年度医療観察制度道北地域連絡協議会 | オンライン | 2025.2.19 |
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターから実績報告 | 令和6年度第3回さっぽろ医療観察連絡協議会 | オンライン | 2025.3.3 |
| 賀古勇輝 | パネルディスカッション 医療観察法入院処遇の問題点 | 第17回心神喪失者等医療観察法付添人全国経験交流集会 | 福岡 | 2025.3.7 |
| 高信径介 | 80代女性(うつ病)の殺人事件 簡易鑑定事例 | 第2回北海道精神鑑定研究会 | 札幌 | 2024.8.31 |
| 高信径介 | 30代男性(統合失調症)の現住建造物等放火未遂事件 起訴前本鑑定事例 | 第3回北海道精神鑑定研究会 | 札幌 | 2025.3.12 |
| 高信径介 | 医療観察法医療とクロザピン | 第1回十勝クロザピン懇話会 | 帯広 | 2025.3.18 |
| 國田幸治 | 定例ワークショップ 面談練習 | RIMEリハビリテーション領域動機づけ面接勉強会 | オンライン | 2024年度毎月第4火曜計12回 |
| 國田幸治 | 新人研修会「事例検討」 | 北海道作業療法士会 令和6年度第1回講習会「新人研修会」 | 札幌 | 2024.4.20 |
| 國田幸治 | 評価:面接 ブレークアウトセッション | 令和6年度北海道作業療法士会主催新人研修会(精神領域) | オンライン | 2024.6.19 |
| 國田幸治 | 精神OTの実践 | 北海道作業療法士会 令和6年度領域別講習会 | オンライン | 2025.1.25 |
| 國田幸治 | 動機づけ面接の概要,初学者向けワークショップ | 大分県作業療法協会主催 身障老年期分野研修会 | オンライン | 2025.2.19 |
| 國田幸治 | 両価性の解決に向かう面接技術に関する研修 | 東京都作業療法士会 基礎ポイント研修 | オンライン | 2025.3.16 |
| 本間龍介 | 北海道大学病院附属司法精神医療センターにおける取り組みについて~指定入院医療機関から地域へ | 令和6年度南渡島・南檜山地区医療観察制度地域連絡協議会 | 函館 | 2024.12.12 |
| 本間龍介 | 指定入院医療機関から指定通院医療機関に聞いてみたいこと | 令和6年度第3回さっぽろ医療観察連絡協議会 | 札幌 | 2025.3.3 |
| 高張陽子 | 関連分野における精神保健福祉士の実践展開(司法分野)~待ち望んだ北海道の医療観察法病棟実践~ | 北星学園大学社会福祉学部「精神保健ソーシャルワークの理論と方法Ⅱ」 | 札幌 | 2024.7.1 |
| 高張陽子 | 指定入院医療機関における地域調整の取り組み | 令和6年度室蘭地区医療観察法地域連絡協議会 | 室蘭 | 2024.11.11 |
| 福澤宏之 | 令和6年度能登半島地震におけるDPAT業務調整員の活動報告 | 令和6年度日本産業衛生学会北海道地方会 | 札幌 | 2024.11.16 |
| 福澤宏之 | クライシス・プラン | 令和6年度第2回さっぽろ医療観察連絡協議会 | 札幌 | 2024.12.2 |
| 三浦拓己 | スタッフ間の情報共有における当センターの取り組み | 第14回医療観察法診療情報管理研修会 | 東京 | 2024.12.13 |
| 令和5年度 | ||||
| 賀古勇輝 | 北海道初・大学病院初の医療観察法病棟の立ち上げ~統合失調症治療を見直す~ | 東京精神科北大同門会学術講演会 | オンライン | 2023.4.15 |
| 賀古勇輝 | 医療観察法の概要 | ヤンセンファーマ株式会社研修会 | 札幌 | 2023.4.18 |
| 賀古勇輝 | 多職種協働の心理教育 | 札幌精神科作業療法研究会 | 札幌 | 2023.6.13 |
| 賀古勇輝 | 医療観察法入院医療の実際 | 令和5年度千歳地区医療観察制度地域連絡協議会 | 千歳 | 2023.6.27 |
| 賀古勇輝 | 認知行動療法の基本 | 令和5年度専門研修課程改善指導科第1回改善指導プログラム指導職員研修(初任者編) | 札幌 | 2023.7.28 |
| 賀古勇輝 | 事例提示 | 令和5年度心神喪失者等医療観察法関係研究協議会 | 札幌 | 2023.10.17 |
| 賀古勇輝 | 司法精神医療の現状と展望 | メンタルヘルスケアシンポジウム | 札幌 | 2023.10.27 |
| 賀古勇輝 | 発達障害について | 札幌弁護士会医療観察法付添人研修 | 札幌 | 2023.10.31 |
| 賀古勇輝 | DPAT活動の基本的知識 | 令和5年度北海道DPAT研修 | 札幌 | 2023.11.23 |
| 賀古勇輝 | 認知行動療法の基本 | 令和5年度専門研修課程改善指導科第2回改善指導基礎研修(処遇監督者編) | 札幌 | 2023.11.29 |
| 賀古勇輝 | 指定入院医療機関における心理教育プログラムを充実させるために | 第4回医療観察法合同研修会 | オンライン | 2023.12.7 |
| 賀古勇輝 | 医療観察法から統合失調症治療を見直す | 地域で診る統合失調症治療~触法精神障害者のケア~ | オンライン | 2023.12.12 |
| 賀古勇輝 | みちを拓く~北海道大学病院附属司法精神医療センターの取り組み~ | 第102回北海道で更生と再犯防止を考える会 | 札幌 | 2024.1.13 |
| 賀古勇輝 | 医療観察制度の概要と指定入院医療機関の取組について | 令和5年度医療観察制度普及啓発セミナー | オンライン | 2024.2.9 |
| 賀古勇輝 | 摂食症と神経発達症 | 日本心身医学会北海道支部第33回教育講習会 | 札幌 | 2024.2.18 |
| 賀古勇輝 | 触法精神障害者の治療現場から | 令和5年度第1回北海道医療大学心理科学研究科・心理科学部合同FDセミナー | 当別町 | 2024.2.27 |
| 賀古勇輝 | 指定発言 北海道大学病院附属司法精神医療センターでの当事者研究 | 対話実践の現場から,精神医療における「対話実践の社会的実装を考える国際シンポジウム」オープンダイアローグと当事者研究というインパクト | 札幌 | 2024.2.28 |
| 高信径介 | 飲酒酩酊下の殺人で起訴後、過去の覚醒剤使用が発覚し無罪判決となった50条鑑定事例 | 第1回北海道精神鑑定研究会 | 札幌 | 2023.12.23 |
| 國田幸治,小竹玲子,曳田憲昭,阿部來夢,大長祐太,明井和美,持田怜 | ゼロから学ぶ動機づけ面接 初級ワークショップシリーズ前半2023 | RIMEリハビリテーション領域動機づけ面接勉強会 | オンライン | 2023.6.7
2023.6.28 2023.7.19 2023.8.9 |
| 國田幸治 | 吉南病院さんに関わる対象者様たちのキラキラ笑顔のリカバリーに向けた認知リハ勉強会 | 吉南病院院内研修会 | オンライン | 2023.6.23 |
| 國田幸治 | 司法精神医療のOT経験-医療観察法入院医療- | 第53回北海道作業療法学会 | 恵庭 | 2023.6.24 |
| 國田幸治 | 医療観察法分野における司法精神科作業療法の紹介 | 第45回国立大学リハビリテーション療法士学術大会 | 東京 | 2023.7.8 |
| 國田幸治 | 統合失調症を持つ方への認知機能に着目した介入と認知リハビリテーション | 統合失調症認知機能障害と実際の支援オンラインセミナー(新潟) | オンライン | 2023.7.13 |
| 國田幸治 | 医療観察病棟において多職種で実践した認知リハビリテーションの報告 | 第10回北海道精神科認知リハ研究会 | 札幌 | 2023.7.22 |
| 大塚亮平,國田幸治,谷村夏姫,普久原智里 | 動機づけ面接で行動変容 | 日本プライマリ・ケア連合学会 学生・研修医学会第35回学生・研修医のための家庭医療学夏期セミナー | オンライン | 2023.8.13 |
| 國田幸治 | 統合失調症の認知機能障害、日々の対応とリハビリテーション | 統合失調症のリカバリーを考える会 | 山口 | 2023.8.26 |
| 國田幸治 | NEARのブリッジングセッション体験―集団課題と、ブリッジングテーマ― | 統合失調症のリカバリーを考える会 | 山口 | 2023.8.26 |
| 國田幸治 | BACSのデモンストレーションと実践 | 吉南病院院内研修会 | 山口 | 2023.8.26 |
| 國田幸治,小竹玲子,曳田憲昭,阿部來夢,大長祐太,明井和美,持田怜 | ゼロから学ぶ動機づけ面接 初級ワークショップシリーズ後半2023 | RIMEリハビリテーション領域動機づけ面接勉強会 | オンライン | 2023.9.13
2023.10.4 2023.10.25 2023.11.1 |
| 國田幸治 | シンポジウム「多職種・地域連携と MI」 医療観察法入院病棟 立ち上げの経験から |
寛容と連携の日本動機づけ面接学会(JaSMINe)矯正部会年次大会 | 札幌 | 2023.11.25 |
| 國田幸治 | 精神科領域 精神障害作業療法の実践 | 北海道作業療法士会現職者選択研修 | オンライン | 2024.1.21 |
| 國田幸治 | 対象者とセラピストが成長できた認知リハビリテーションと動機づけ面接 | 第16回 司法精神科作業療法全国研修会 | オンライン | 2024.1.20 |
| 國田幸治 | 定例ワークショップ 面談練習 | RIMEリハビリテーション領域動機づけ面接勉強会 | オンライン | 2024.2.27 |
| 國田幸治 | 北海道大学病院附属司法精神医療センターの運営状況と取り組み | 令和5年度第3回さっぽろ医療観察連絡協議会 | オンライン | 2024.3.13 |
| 駿河勇太 | 退院後の生活に繋げる作業療法の実践 | 令和5年度医療観察制度道北地域連絡協議会 | オンライン | 2024.3.7 |
| 福澤宏之 | みちカンファレンスの特色と課題 | 第4回医療観察法合同研修会 | オンライン | 2023.12.7 |
| 福澤宏之 | 北海道大学病院附属司法精神医療センターの心理士業務について | 北海道臨床心理士会 2023年度第3回研修会 | オンライン | 2023.12.17 |
| 福澤宏之 | 司法精神医療センターの心理士業務について | 令和5年度医療観察制度道北地域連絡協議会 | オンライン | 2024.3.7 |
| 本間龍介 | 医療観察法指定入院医療機関における精神保健福祉士の役割~開棟1年半を振り返って~ | 日本ソーシャルワーク教育学校連盟北海道ブロック・北海道精神保健福祉士協会実習指導者フォローアップ合同研修会 | 札幌 | 2024.3.2 |
| 高張陽子 | 医療観察制度と司法精神医療における精神保健福祉士の役割 | 北星学園大学社会福祉学部
「精神障害者の生活支援システム」 |
札幌 | 2023.10.19 |
| 高張陽子 | 北海道における医療観察法病棟の運用状況及び特色について~地域移行の現状と課題~ | 令和5年度南渡島・南桧山地区医療観察制度地域連絡協議会 | 函館 | 2023.11.29 |
| 高張陽子 | 地域とともにチームになることを目指して ~地域調整に試行錯誤した1年を経て~ |
令和5年度医療観察制度北海道運営連絡協議会 | 札幌 | 2023.9.8 |
| 高張陽子 | 医療観察法入院対象者の地域移行について | 令和5年度第2回さっぽろ医療観察連絡協議会 | 札幌 | 2023.12.5 |
| 高張陽子,斉藤健哉,賀古勇輝,橘武蔵,櫻田裕司 | パネルディスカッション「地域とともにチームになることを目指して」~地域調整に試行錯誤した2年を経て~ | 令和5年度医療観察制度道北地域連絡協議会 | オンライン | 2024.3.7 |
| 高張陽子 | 話題提供「地域とともにチームになることを目指して~地域調整に試行錯誤した2年を経て~」 | 令和5年度医療観察制度道北地域連絡協議会 | オンライン | 2024.3.7 |
| 令和4年度 | ||||
| 賀古勇輝 | 北大病院附属司法精神医療センターのご紹介 | CVPPPセミナーPart1 in北海道 | オンライン | 2022.5.27 |
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターについて~加害者を治療・ケアするということ~ | 第72回社会を明るくする運動第47回白石区民大会 | オンライン | 2022.7.4 |
| 賀古勇輝 | 精神科チーム医療を深化させるために | チーム医療シリーズe講演会~精神科看護を考える~ | オンライン | 2022.7.12 |
| 賀古勇輝 | 医療観察法から精神医療を見直す | 第24回精神医療を考える会 | 札幌 | 2022.8.6 |
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターの現状報告 | 令和4年度第1回さっぽろ医療観察連絡協議会 | オンライン | 2022.8.23 |
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターの現状と課題 | 令和4年度北海道医療観察制度運営連絡協議会 | オンライン | 2022.9.7 |
| 賀古勇輝 | 北海道初の医療観察法病棟の開設状況 | 第8回刑法39条、医療観察法を考えるシンポジウム | 札幌 | 2022.10.9 |
| 賀古勇輝 | 医療観察法鑑定/統合失調症 | 札幌弁護士会医療観察法付添人研修 | オンライン | 2022.10.25 |
| 賀古勇輝 | みちを拓く~北海道の医療観察法医療のこれから~ | 令和4年度北海道・道北ブロック更生保護研究大会 | 旭川 | 2022.10.27 |
| 賀古勇輝 | 医療観察法医療の現状と課題 | 北海道精神障害者社会福祉事業協議会2022年度北海道研修会 | 札幌 | 2022.11.12 |
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターの運用状況について~指定通院医療機関及び地域に期待すること~ | 令和4年度北渡島・檜山地区医療観察制度地域連絡協議会 | オンライン | 2022.11.14 |
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターの紹介 | 令和4年度指定医療機関地域連携体制強化に関する意見交換会(北海道ブロック) | オンライン | 2022.11.18 |
| 賀古勇輝 | 発達障害の精神鑑定について | 令和4年度刑事鑑定研究会 | 札幌 | 2023.1.20 |
| 賀古勇輝 | 指定入院医療機関の運用状況について | 令和4年度札幌地区医療観察制度地域連絡協議会 | オンライン | 2023.1.30 |
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターの概要及び運用について~地域移行の現状と課題について~ | 令和4年度南渡島・南檜山地区医療観察制度地域連絡協議会 | オンライン | 2023.2.1 |
| 賀古勇輝 | 事例提示 | 令和4年度心神喪失者等医療観察法関係研究協議会 | 札幌 | 2023.2.20 |
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターの現状報告 | 令和4年度第3回さっぽろ医療観察連絡協議会 | オンライン | 2023.2.28 |
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターの実践と目指す司法精神医療 | 令和4年度医療観察制度道北地域連絡協議会 | オンライン | 2023.3.2 |
| 賀古勇輝 | 北海道大学病院附属司法精神医療センターにおけるクロザピンの使用経験 | 第2回北海道クロザピン研究会 | オンライン | 2023.3.14 |
| 國田幸治 | 定例ワークショップ | RIMEリハビリテーション領域動機づけ面接勉強会 | オンライン | 2022.4.6 |
| 國田幸治 | 面談練習 | RIMEリハビリテーション領域動機づけ面接勉強会 | オンライン | 2022.5.25 |
| 國田幸治 | キラキラ笑顔のリカバリーに向けた認知リハ勉強会 | 吉南病院認知リハビリテーション研究会 | オンライン | 2022.6.24 |
| 國田幸治 | MISCを使用したコーディング | RIMEリハビリテーション領域動機づけ面接勉強会 | オンライン | 2022.7.25 |
| 大塚亮平,國田幸治,谷村夏姫,西脇典子,松田諭,棚元なな | 動機づけ面接で行動変容 | 日本プライマリ・ケア連合学会 学生・研修医学会第34回学生・研修医のための家庭医療学夏期セミナー | オンライン | 2022.8.6 |
| 國田幸治 | 変化につながる会話―ソーシャルワーク面接力のパンプアップ― | 北海道医療ソーシャルワーカー協会 第1回中央B支部研修会 | オンライン | 2022.10.28 |
| 國田幸治 | 精神OTの展開方法 精神障害の作業療法 | 北海道作業療法士会主催精神障害講習会(兼現職者選択) | オンライン | 2023.1.21 |
| 國田幸治 | 動機づけ面接から学ぶ MIの全体像 両価性 | いしかり医療と福祉のまちづくりひろば ケアカフェ&学習会 第一回目 | オンライン | 2023.2.15 |
| 國田幸治 | 面接場面における不協和への対応を考える―会話の肉離れに対応するABC― | 北海道医療ソーシャルワーカー協会 第2回中央B支部研修会 | オンライン | 2023.2.22 |
| 國田幸治 | 動機づけ面接から学ぶ―変化のやさしい取り扱い― | いしかり医療と福祉のまちづくりひろば ケアカフェ&学習会 第一回目 | オンライン | 2023.3.9 |
| 國田幸治 | 面談プロセスとフォーカス | RIMEリハビリテーション領域動機づけ面接勉強会 | オンライン | 2023.3.22 |
| 駿河勇太 | 北海道大学病院附属司法精神医療センターのプログラム内容について | 令和4年度第2回さっぽろ医療観察連絡協議会 | オンライン | 2022.11.28 |
| 福澤宏之 | 北海道大学病院附属司法精神医療センターの 取り組みについて~多職種連携、オリジナルプログラム、平均在院日数の短縮化~ |
第3回医療観察法合同研修会 | オンライン | 2022.12.1 |
| 福澤宏之 | 北海道大学病院附属司法精神医療センターの取り組みについて | 北海道臨床心理士会2022年度第2回司法領域情報交流会 | オンライン | 2023.1.26 |
| 本間龍介 | 司法精神医療に携わって~地域連携についての想い~ | 令和4年度医療観察制度道北地域連絡協議会 | オンライン | 2023.3.2 |
| 髙張陽子 | 北海道初、医療観察法病棟の精神保健福祉士として | 令和4年度医療観察制度地域連絡協議会(札幌地区) | 札幌 | 2023.1.30 |
| 大溝恭子 | 指定入院医療機関における看護とは | 令和4年度医療観察制度道北地域連絡協議会 | オンライン | 2023.3.2 |
メディア取材等
| 対応者 | メディア | 内容 | 掲載・放送日 |
| 令和6年度 | |||
| 賀古勇輝 | さっぽろ犯罪被害者等支援センターYouTubeチャンネル | 犯罪被害者支援を考えるシンポジウム 2024 | 2024.10.19 |
| 賀古勇輝 | 朝日新聞 | 精神障害のある受刑者の再犯の防げ 札幌刑務所でモデル事業 医療的・福祉的 特性に応じ支援 | 2024.6.3 |
| 賀古勇輝 | 毎日新聞 | 社会復帰支援を強化 精神障害受刑者 札幌刑務所協定/北海道 | 2024.5.6 |
| 賀古勇輝 | 北海道新聞 | 刑務作業より学び 精神障害受刑者の社会復帰支援 札幌刑務所に専用施設 | 2024.5.6 |
| 賀古勇輝 | NHK | 札幌刑務所で更生支援のモデル事業 改修した施設内部を公開 | 2024.4.23 |
| 賀古勇輝 | 北海道放送(HBC) | 精神障害受刑者を支援 全国初の事業開始へ 治療プログラムや出所後を見据えた訓練などを実施 札幌刑務所と北大病院など4つの機関が協定 | 2024.4.23 |
| 賀古勇輝 | 札幌テレビ放送(STV) | 受刑者の社会復帰を支援 精神疾患の治療も 高い再犯率 札幌刑務所と医療機関が協定 | 2024.4.23 |
| 賀古勇輝 | 北海道文化放送(UHB) | 刑務所にパソコン室や音楽室 “全国初”札幌刑務所で新事業 精神的な障害ある受刑者の社会復帰を支援 外部の医療機関と連携 | 2024.4.23 |
| 賀古勇輝 | 酪農学園大学附属とわの森三愛高等学校ホームページ | 北大病院附属司法精神医療センターに書道部員の作品を寄贈 – 酪農学園大学附属 とわの森三愛高等学校 | 2024.4.5 |
| 令和5年度 | |||
| 賀古勇輝 | 北海道文化放送(UHB) | 【札幌ススキノ首切断】異例の長期”半年間”鑑定留置終え親子を起訴 ”精神鑑定”何をする?専門家に聞く 面接や脳波の検査も (24/03/06 21:35) (youtube.com) | 2024.3.6 |
| 賀古勇輝 | 北海道放送(HBC) | ススキノ首切断殺人“異例の半年間”親子3人の鑑定留置終了、精神科医が明かす鑑定の現場 3月6日に検察が起訴の可否判断へ (youtube.com) | 2024.2.28 |
| 賀古勇輝 | 北海道放送(HBC) | 「刑事責任能力なし」と判断されたら容疑者はどうなる?全国初の医療機関が札幌に誕生…「心神喪失者の行為は罰しない」息子を殺害された父親は〝置き去り〟に (youtube.com) | 2023.10.12 |
| 髙信径介 | 日経メディカル | 改訂版自殺リスク評価シートの有用性を検証:日経メディカル (nikkeibp.co.jp) | 2023.10.6 |
| 賀古勇輝,酒師晃裕,福澤宏之,高張陽子,駿河勇太,榊原則寛 | 北海道新聞 | 道内初の医療観察法施設が開設から1年半 刑事責任問われなかった入院患者の治療とは<デジタル発>:北海道新聞デジタル (hokkaido-np.co.jp) | 2023.10.4, 5 |
| 賀古勇輝 | 触法精神障害者―医療観察法をめぐって(里中高志) | 2023.9.25 | |
| 賀古勇輝 | 弁護士ドットコムニュース | 「集団ストーカーは実在します」統合失調症の患者の不安につけ込む、探偵会社のセールストーク – 弁護士ドットコム (bengo4.com) | 2023.9.18 |
| 賀古勇輝 | 弁護士ドットコムニュース | 統合失調症の患者はなぜ「悪い業者」に騙される? 精神科医に聞く病気の現実と対策 – 弁護士ドットコム (bengo4.com) | 2023.9.17 |
| 賀古勇輝 | 北海道新聞 | 事件を起こした精神疾患の患者を治療する 賀古勇輝(かこ・ゆうき)さん:北海道新聞デジタル (hokkaido-np.co.jp) | 2023.9.10, 11 |
| 賀古勇輝 | 札幌テレビ放送(STV) | 元検事「精神科医の鑑定は異例」 刑事責任能力の有無は?親子3人を鑑定留置すすきの殺人 | 2023.8.29 |
| 令和4年度 | |||
| 賀古勇輝 | 弁護士ドットコムニュース | 責任能力なしで「消える」加害者…殺人など重大事件の不起訴後を担う北海道大学病院の挑戦 – 弁護士ドットコム (bengo4.com) | 2023.1.16 |
| 賀古勇輝 | 小学館 | こころのナース夜野さん第6巻(水谷緑) | 2022.11.15 |
| 賀古勇輝 | 木村弘宣ひまわりネット 精神障害者の自立支援を考える会YouTubeチャンネル | 2022 刑法39条、医療観察法を考えるシンポジウム (youtube.com) | 2022.10.9 |
| 中泉晶子,三浦拓己,大溝恭子 | 北海道医療新聞社 | ベストナース2022年9月号「道内初の医療観察法指定入院医療機関として今年4月に開設 北海道大学病院附属司法精神医療センター」 | 2022.8.20 |
| 賀古勇輝 | 朝日新聞北海道版 | 再犯防止へ 心神喪失治療 初の指定入院医療機関北大病院運営 | 2022.4.20 |
| 賀古勇輝 | 北海道医療新聞 | 顔 北大病院附属司法精神医療センターのセンター長に就いた賀古勇輝氏 | 2022.4.11 |
| 賀古勇輝 | m3.com | 「医師としての残り半分を司法精神医療に捧げたい」―賀古勇輝・北海道大学病院附属司法精神医療センター開設準備室長に聞く◆Vol.2 | 2022.4.8 |
| 賀古勇輝 | m3.com | 道内初の医療観察法指定入院医療機関開設へ―賀古勇輝・北海道大学病院附属司法精神医療センター開設準備室長に聞く◆Vol.1 | 2022.4.1 |
| 令和3年度 | |||
| 賀古勇輝 | 読売新聞北海道版 | 札幌に司法精神医療施設 | 2022.3.30 |
| 賀古勇輝 | 北海道医療新聞 | 司法精神医療センター4月開院 | 2022.3.21 |
| 賀古勇輝 | 北海道新聞 | 指定入院医療機関来年診療開始 | 2021.12.23 |
| 賀古勇輝 | 木村弘宣ひまわりネット 精神障害者の自立支援を考える会YouTubeチャンネル | 2021 刑法39条、医療観察法を考えるシンポジウム(第7回) (youtube.com) | 2021.10.11 |
研究費・助成金・委託事業等
| 担当者 | タイトル |
| 令和7年度 | |
| 賀古勇輝,高信径介 | 難治性精神疾患地域移行促進事業(北海道) |
| 賀古勇輝,高信径介,木村憲一,福澤宏之,駿河勇太 | 厚生労働科学研究費補助金「医療観察法における円滑な社会復帰を促進するための連携等の方策を推進するための研究」(竹田班)の分担研究「医療観察法医療の効果検証と系統的教育・研修モデルの構築」(賀古班) |
| 賀古勇輝 | 令和7年度障害者総合福祉推進事業「医療観察法における円滑な社会復帰を促進するための普及啓発等に係る研究」 |
| 令和6年度 | |
| 賀古勇輝,高信径介 | 難治性精神疾患地域移行促進事業(北海道) |
| 賀古勇輝,國田幸治,高張陽子 | 厚生労働科学研究費補助金「医療観察法における退院後支援に資する研究」(平林班)の分担研究「医療観察法に必要な人材育成に関する研究」(賀古班) |
| 令和5年度 | |
| 賀古勇輝,船戸一基,高張陽子,駿河勇太 | 厚生労働科学研究費補助金「医療観察法における退院後支援に資する研究」(平林班)の分担研究「医療観察法に必要な人材育成に関する研究」(賀古班) |
| 高信径介 | 北海道大学大学院医学研究院学術奨励基金「黎風」「刑事精神鑑定における統合失調症診断歴のある被鑑定人の責任能力判定に関する調査」 |
| 令和4年度 | |
| 高信径介 | 北海道精神神経学会研究助成金「北海道の医療観察法指定通院医療機関におけるクロザピン使用に関する調査」 |
| 福澤宏之 | 文部科学省科学研究費補助金「治療的アセスメント短縮版の開発と適用に関する実証的研究―複数施設における効果検証」(研究協力者) |
受賞等
| 受賞者 | タイトル |
| 令和5年度 | |
| 駿河勇太 | 第53回北海道作業療法学会学術大会 優秀演題賞 |
アクセス
司法精神医療センター
住所:〒007-0802 札幌市東区東苗穂2条1丁目2番40号
TEL:011-769-0423
本院との距離約4.5km
中央バス「本町2条8丁目」下車徒歩5分
JR札幌駅北口発 中央バス「東63番」→「本町2条8丁目」下車徒歩5分
地下鉄「環状通東駅」発 中央バス「東60番」又は「東62番」→「本町2条8丁目」下車徒歩5分
リンク
- 北海道大学病院附属司法精神医療センターFacebookページ https://www.facebook.com/FPCHUH
- 北海道大学病院精神科神経科 https://www.psychiatry-hokudai.net
- 北海道大学大学院医学研究院神経病態学分野精神医学教室 https://www.psychiatry-hokudai.net/univ/index.html
- 北海道大学大学院医学院精神医学教室Facebookページ https://www.facebook.com/HUGSMpsychiatry
- 北海道大学病院児童思春期精神医学研究部門 https://www.psychiatry-hokudai.net/child/
- 北海道大学病院児童思春期精神医学研究部門Facebookページhttps://www.facebook.com/HokudaiJidou
- クロザピン紹介ページ(北海道大学大学院医学研究院神経病態学分野精神医学教室)https://www.psychiatry-hokudai.net/clozapine/
