直腸癌に対する集学的治療外来
直腸癌に対する集学的治療外来
直腸癌治療では、手術の精度が肛門温存可否やその後の癌の治療経過に直結する事や、治療選択肢が多岐にわたることから専門性の高い診療が必要になります。
進行直腸癌の標準的治療は手術療法です。直腸癌は大腸癌の中でも再発の頻度が高く、手術により根治できても一定の頻度で再発します。再発のリスクを減らす試みとして手術前に集学的治療が行われる事があります。また、直腸切除に伴い術後排便機能障害が生じたり、人工肛門が必要になる場合があるため、近年では、手術を避けられるのであれば手術をせずに治す治療戦略(NOM: Non-operative Management)が選択肢になる場合があります。
再発の病変に対しては、拡大手術が必要になることがあり複数の診療科が協力した専門性の高い手術が必要になることがあります。また手術不能の場合は陽子線治療などの選択肢が可能となる場合があります。
診療時間
毎週月曜日・金曜日9時から11時受付
担当医師:消化器外科Ⅰ 市川伸樹、大野陽介
消化器内科 結城敏志、原田一顕
放射線治療科 田口大志、小泉富基
(窓口は消化器外科Ⅰとなります。)

直腸癌の手術
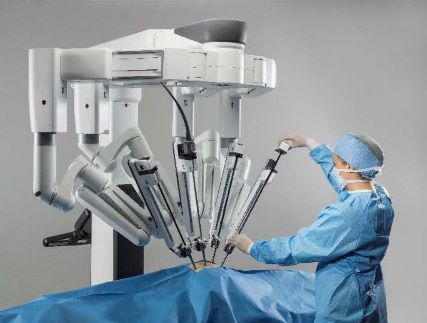
ロボット支援下手術では、3D映像と器具先端の自由な可動性により、骨盤深部でのより精緻な手術が可能です。習熟した術者が手術を行うことで根治性、安全性、排尿機能性機能温存、肛門温存の面で、通常の腹腔鏡手術より優れている可能性が示されつつあります。当科では、ロボット支援下による直腸癌切除を基本とし、神経温存と根治性を両立させた精度の高い手術を行っております。症例によっては、TaTME(お腹側ではなく、肛門側からの操作で直腸癌を切除する術式)やISR(括約筋間直腸切除術)といった難易度の高い術式をいっしょに行う場合もあります。(詳しくは消化器外科Ⅰホームページ)
図:ロボット支援下手術の機材イメージ (Da Vinci サージカルシステム)
直腸癌術前集学的治療
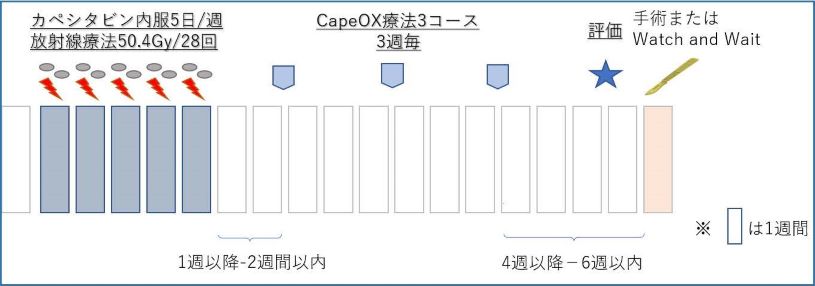
進行した下部直腸癌や、通常では肛門温存が難しい肛門近くの進行癌に対し、臨床研究下に(RNAC02試験)、化学放射線療法+化学療法を術前に行う治療戦略をお勧めしております(TNT:Total Neoadjuvant Therapy)。直腸癌術後では切除部位周囲の再発(局所再発)を10%程度に認め、20-40%(ステージにより異なります)に肺や肝臓など遠い臓器の転移(遠隔転移)を認めます。このような再発の確率を低下させるのがTNTの目的です。癌の縮小により肛門温存の可能性も上がります。(ただし、肛門温存の確率は、症例ごとに異なります。)
図:RNAC02試験
臓器を温存する治療戦略(NOM: Non-opeative Management)
NOMは手術をせずに直腸癌を治す治療戦略です。臓器を温存することにより直腸切除による機能障害を避ける事が出来ます。現時点では標準的な治療とはなっていませんので、臨床研究のもとで行います。
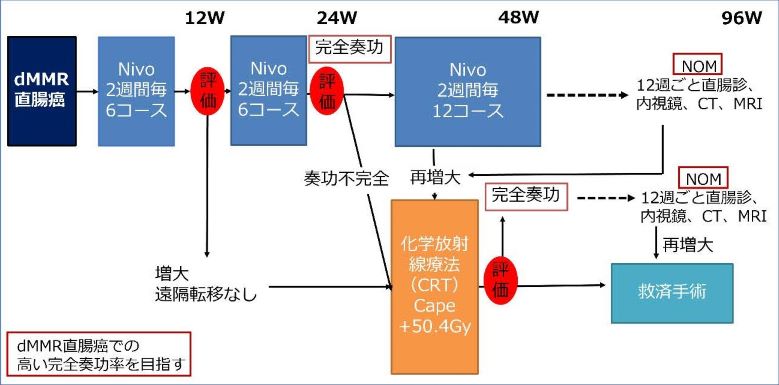
前項で述べたTNTでは、治療が良く効いた場合、癌が完全に消えてしまうケースを10-20%に認めます。その際には手術をしないで経過を見る治療戦略を選択できる場合があります(RNAC02試験;Watch and Wait)。また、MSI-H(ミスマッチ遺伝子修復不安定性高度)という特殊なタイプの直腸癌の場合は、免疫チェックポイント阻害薬がとても良く効く可能性が言われており、免疫チェックポイント阻害薬を継続して投与する事により、手術をしないでも高い確率で直腸癌が完全に消えた状態を維持できる可能性があります(VOLTAGE2試験)。
図:化学放射線療法による腫瘍縮小効果
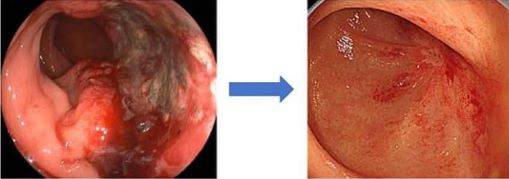
図:VOLTAGE2試験
再発病変に対する手術、陽子線治療
再発の病変でも、病変が取り切れれば癌を治せる場合があります。この際は、複数の診療科が協力して行う拡大手術が必要になることがあります。術前放射線療法や術前化学療法を行う事でより確実に病変を切除できる場合があります。複数の診療科と協力し、専門性の高い診療と手術を行い、再発癌を完全に取りきる治療戦略を積極的にお勧めしております。また手術が難しい場合でも陽子線治療により病変を縮小、消失させる事が出来る場合があります。(詳しくは放射線治療科ホームページ)
図:再発病変に対する治連携(骨盤内局所再発)
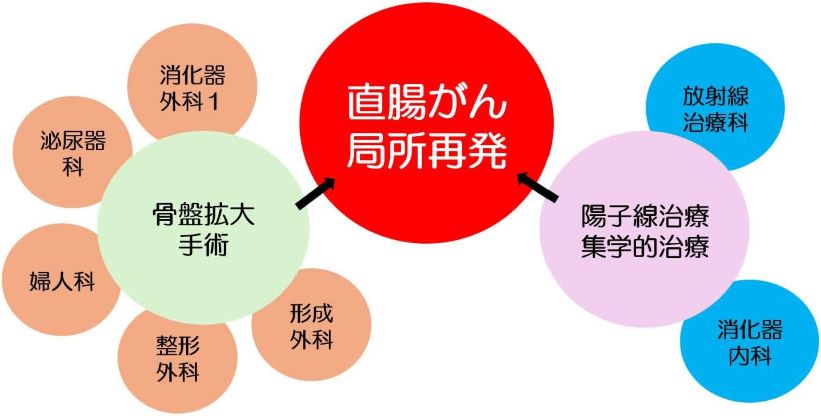
図:陽子線治療装置

人工肛門造設後の対応
人工肛門が必要になった場合にも、専門外来でストーマケアを行います。専門ナースと連携し診療を行っております。

